Η κνίδωση (urticaria) είναι μια συχνή δερματική πάθηση που χαρακτηρίζεται από πομφούς (υπερυψωμένα, κνησμώδη εξανθήματα), αγγειοοίδημα (πρήξιμο βλεφάρων, χειλέων) ή και τα δύο. Σύμφωνα με τις κατευθυντήριες οδηγίες EAACI/GA²LEN 2022, η κνίδωση εμφανίζεται σε περίπου 1 στους 5 ανθρώπους τουλάχιστον μία φορά στη ζωή (lifetime prevalence ~20%). Διακρίνεται σε οξεία (διάρκεια μικρότερη από 6 εβδομάδες) και χρόνια κνίδωση (διάρκεια μεγαλύτερη από 6 εβδομάδες). Η βάση της θεραπείας είναι τα αντιισταμινικά 2ης γενιάς, ενώ σε ανθεκτικές περιπτώσεις χρησιμοποιείται η βιολογική θεραπεία με ομαλιζουμάμπη (omalizumab).
Τι είναι η κνίδωση
Η κνίδωση αποτελεί μια αρκετά συχνή οντότητα, και περίπου ένας στους πέντε ανθρώπους θα εμφανίσει κνίδωση τουλάχιστον μια φορά στη ζωή του. Αν και συχνά συγχέεται με τον κνησμό (φαγούρα), δεν χαρακτηρίζεται μόνο από την ύπαρξη αυτού.
“Περίπου ένας στους πέντε συνανθρώπους μας θα εμφανίσει κνίδωση, τουλάχιστον μία φορά στη ζωή του”
Στους ασθενείς εκδηλώνεται με:
- χαρακτηριστικά εξανθήματα τα οποία ονομάζονται πομφοί,
- τη συνύπαρξη κνησμού (φαγούρας) και
- την εμφάνιση -σε κάποιες περιπτώσεις- αγγειοοιδήματος (πρήξιμο).
Περίπου οι μισοί ασθενείς θα εκδηλώσουν μόνο κνιδωτικό εξάνθημα, στο 40% των ασθενών θα συνυπάρχει και αγγειοοίδημα, ενώ σε ένα 10% θα εμφανιστεί μόνο αγγειοοίδημα, χωρίς εξάνθημα.
“Η κνίδωση είναι μια νόσος που χαρακτηρίζεται από την εμφάνιση πομφών (πετάλες), αγγειοιδήματος (πρηξίματος) ή και των δύο”
Συμπτώματα κνίδωσης και αγγειοοιδήματος
Οι πομφοί είναι εξανθήματα που προεξέχουν από το δέρμα (υπερυψωμένα), έχουν έντονο κνησμό (φαγούρα) και υποχωρούν στην πίεση. Κεντρικά, εμφανίζουν μία ανύψωση από το δέρμα, άλλοτε άλλου μεγέθους. Η ανύψωση αυτή περιβάλλεται συχνά από ερυθρότητα (ερύθημα)(Εικόνα 1).
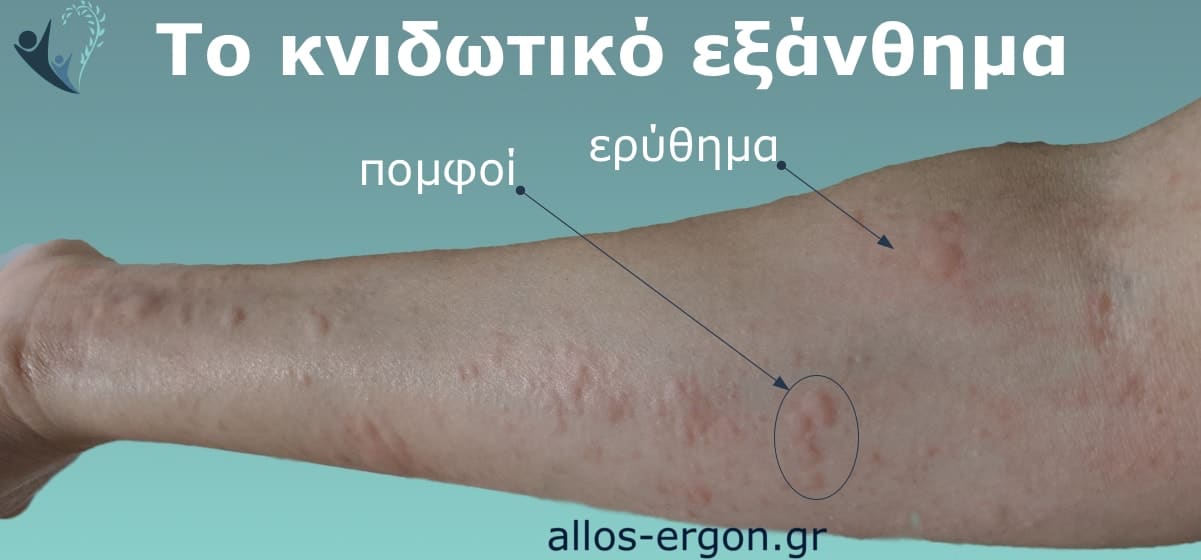 Εικόνα 1. Κνίδωση
Εικόνα 1. Κνίδωση
Συχνά οι πομφοί είναι πολλοί σε αριθμό, σχηματίζοντας την εικόνα γεωγραφικού χάρτη στο δέρμα. Οι βλάβες αυτές διαρκούν συνήθως λιγότερο από μία ημέρα, σε άλλα σημεία υποχωρούν και σε άλλα βγαίνουν νέες.
“Ο μεμονωμένος πομφός υποχωρεί εντός 24 ωρών — αν επιμένει περισσότερο, χρειάζεται διερεύνηση”
Το αγγειοοίδημα είναι πρήξιμο που εμφανίζεται συνήθως στα βλέφαρα, στα χείλη, τα χέρια και τα γεννητικά όργανα (Εικόνα 2). Το αγγειοοίδημα εμφανίζεται περίπου στους μισούς ασθενείς και διαρκεί λίγο περισσότερο από μια ημέρα. Κάποιες φορές, το αγγειοοίδημα συνοδεύεται από αίσθημα πόνου, παρά κνησμού.
“Η ένταση και το μέγεθος του αγγειοοιδήματος μπορεί να ποικίλλει”
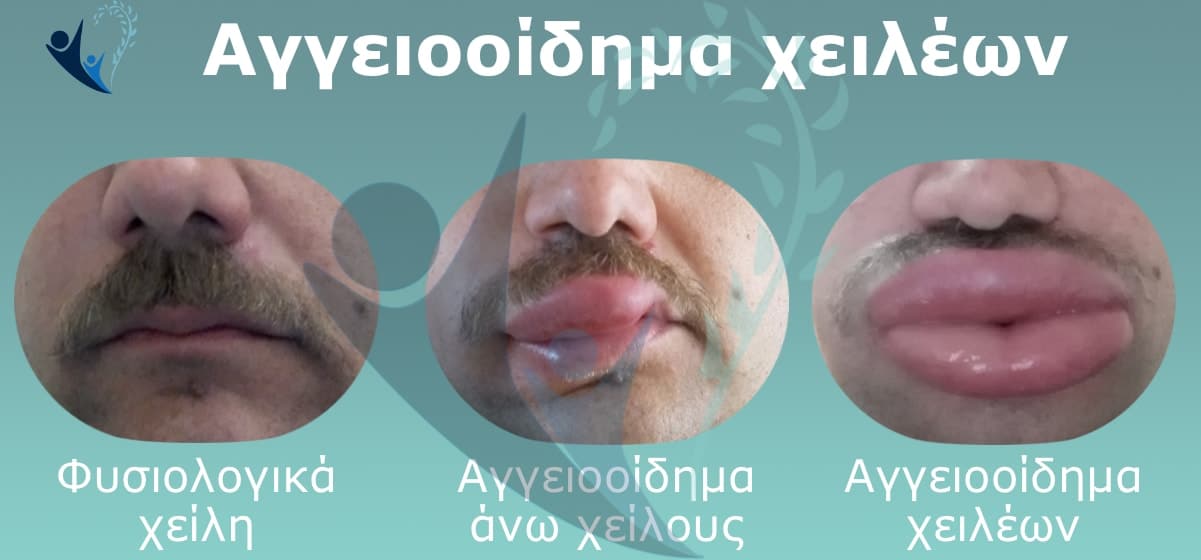 Εικόνα 2. Αγγειοοίδημα (πρήξιμο) σε χείλη
Εικόνα 2. Αγγειοοίδημα (πρήξιμο) σε χείλη
Οξεία και χρόνια κνίδωση
Στους περισσότερους ασθενείς με κνίδωση, αυτή θα έχει πλήρως υποχωρήσει μετά από μερικές εβδομάδες. Στις περιπτώσεις αυτές ονομάζεται οξεία κνίδωση. Σε ένα μικρό ποσοστό ασθενών, όμως, τα συμπτώματα θα επιμείνουν για περισσότερο από 6 εβδομάδες (χρόνια κνίδωση).
“Η χρόνια κνίδωση διαρκεί για περισσότερο από 6 εβδομάδες”
Η βασική διαφορά μεταξύ οξείας και χρόνιας κνίδωσης είναι η διάρκεια, ενώ τα συμπτώματα είναι πρακτικά τα ίδια. Η χρόνια αυθόρμητη κνίδωση (chronic spontaneous urticaria, CSU) προσβάλλει περίπου το 1% του γενικού πληθυσμού παγκοσμίως, εμφανίζεται πιο συχνά σε γυναίκες ηλικίας 30–50 ετών και στους περισσότερους ασθενείς επιμένει πάνω από ένα έτος. Η χρόνια κνίδωση μπορεί να συνυπάρχει με αυτοάνοση θυρεοειδίτιδα (περίπου 20% των ασθενών), μεταβολικό σύνδρομο (6–20%), καθώς και με άγχος (10–31%) και κατάθλιψη (7–29%). Περίπου το 40% των ασθενών με χρόνια αυθόρμητη κνίδωση αναφέρει πολύ μεγάλη ή εξαιρετικά μεγάλη αρνητική επίπτωση στην ποιότητα ζωής (Δερματολογικός Δείκτης Ποιότητας Ζωής, DLQI πάνω από 10).
Όταν η κνίδωση επιμένει, θα πρέπει να αναζητηθούν πιθανές υποκείμενες καταστάσεις ή νοσήματα που ενδεχομένως συνυπάρχουν. Έτσι, στους ασθενείς με χρόνια κνίδωση θα πρέπει να γίνεται ένας βασικός εργαστηριακός έλεγχος. Αντιθέτως, δεν υπάρχει λόγος να γίνεται έλεγχος σε αεροαλλεργιογόνα όπως γύρεις και ακάρεα. Ενημερωθείτε εκτενέστερα στο αντίστοιχο άρθρο του ιστοτόπου για τη χρόνια κνίδωση.
“Η κνίδωση δεν προκαλείται από ακάρεα, γύρεις ή άλλα αεροαλλεργιογόνα”
Παθοφυσιολογία: πώς προκαλείται η κνίδωση
Ο βασικός μεσολαβητής της κνίδωσης είναι η ισταμίνη. Η ισταμίνη είναι μια ουσία που φυσιολογικά περιέχεται σε κύτταρα που ονομάζονται μαστοκύτταρα (mast cells). Στους ασθενείς με κνίδωση, τα μαστοκύτταρα του δέρματος ενεργοποιούνται ευκολότερα, είτε αυθόρμητα, είτε συνεπεία παραγόντων, ενδογενών ή εξωγενών.
Στη χρόνια αυθόρμητη κνίδωση, σημαντική πρόοδος έχει γίνει στην κατανόηση δύο βασικών αυτοάνοσων μηχανισμών:
- Τύπος Ι (αυτοαλλεργικός, autoallergic) — σχετίζεται με IgE αντισώματα εναντίον αυτοαντιγόνων, όπως η θυρεοειδική υπεροξειδάση (TPO) και η ιντερλευκίνη IL-24
- Τύπος IIb (αυτοάνοσος, autoimmune) — μεσολαβείται από IgG αυτοαντισώματα που ενεργοποιούν απευθείας τα μαστοκύτταρα μέσω IgE και FcεRI. Χαρακτηρίζεται από μεγαλύτερη βαρύτητα νόσου, χαμηλά επίπεδα ολικής IgE, συνύπαρξη αυτοάνοσων νοσημάτων, μικρότερη ανταπόκριση σε αντιισταμινικά και ομαλιζουμάμπη, αλλά καλή ανταπόκριση σε κυκλοσπορίνη
Αυτοί οι αυτοάνοσοι μηχανισμοί ευθύνονται για πάνω από το 50% των περιπτώσεων χρόνιας αυθόρμητης κνίδωσης. Ο ακριβής ενδοτύπος (endotype) του κάθε ασθενούς έχει πρακτική σημασία, καθώς μπορεί να προβλέψει την ανταπόκριση στη θεραπεία.
Είδη κνίδωσης (επαγόμενες κνιδώσεις)
Πέραν του διαχωρισμού με βάση τη διάρκεια, η κνίδωση κατηγοριοποιείται ανάλογα και με το αίτιο που την προκαλεί. Συχνά, μπορεί να εμφανίζεται συνεπεία εξωγενών, φυσικών παραγόντων και ονομάζονται φυσικές (επαγόμενες) κνιδώσεις. Τέτοιοι παράγοντες μπορεί να είναι το ψύχος, μηχανικά ερεθίσματα και η υπεριώδης ακτινοβολία του ηλίου.
Οι επαγόμενες κνιδώσεις ταξινομούνται ως εξής:
- συμπτωματικός δερμογραφισμός
- εκ ψύχους (στο κρύο)
- επιβραδυνόμενη εκ πιέσεως
- ηλιακή
- εκ θερμότητας
- αγγειοοίδημα εκ δονήσεως
- χολινεργική
- εξ επαφής
- υδατογενής
“Περισσότερο από το 10% των ασθενών με χρόνια αυθόρμητη κνίδωση παρουσιάζει ταυτόχρονα και κάποια μορφή επαγόμενης κνίδωσης”
Αίτια και εκλυτικοί παράγοντες κνίδωσης
Σε ασθενείς με κνίδωση, υπάρχουν παράγοντες που αυξάνουν την πιθανότητα να εμφανιστούν πομφοί ή/και αγγειοοίδημα ή -εάν συνυπάρχουν- να επιδεινωθούν. Τέτοιοι παράγοντες μπορεί να είναι:
- χρόνιες ή οξείες λοιμώξεις
- ο πυρετός ή η αύξηση της θερμοκρασίας του σώματος
- το ψυχικό ή συναισθηματικό στρες
- συντηρητικά και χρωστικές που χρησιμοποιούνται σε τρόφιμα
- φάρμακα, όπως η ασπιρίνη και άλλα μη στεροειδή αντιφλεγμονώδη
- ορμόνες (όπως λίγο πριν και κατά τη διάρκεια της εμμήνου ρύσεως στις γυναίκες)
- η κατανάλωση αλκοόλ
Επιπρόσθετα, σε ασθενείς που πάσχουν από φυσικές κνιδώσεις η έκθεση στον ανά περίπτωση υπεύθυνο παράγοντα μπορεί να οδηγήσει σε συμπτώματα. Για παράδειγμα, σε ασθενείς που πάσχουν από κνίδωση εκ ψύχους, τα πρώτα μπάνια στη θάλασσα είναι από τις συχνότερες καταστάσεις που οδηγούν σε εμφάνιση συμπτωμάτων.
Κνίδωση και αναφυλαξία
Η κνίδωση καθαυτή δεν αποτελεί νόσο επικίνδυνη για τη ζωή. Τα βασικά της συμπτώματα, όπως αναφέρθηκε, είναι ο κνησμός, τα χαρακτηριστικά εξανθήματα (πομφοί), και το αγγειοοίδημα, όταν υπάρχει.
Παρά ταύτα, η οξεία κνίδωση μπορεί να εμφανιστεί και στα πλαίσια μιας αλλεργικής αντίδρασης άμεσου τύπου. Στις αντιδράσεις αυτές η βαρύτητα ποικίλλει. Στις ηπιότερες περιπτώσεις η αντίδραση αυτή δυνατόν να περιλαμβάνει μόνο το κνιδωτικό εξάνθημα. Σε βαρύτερες περιπτώσεις, η κνίδωση αποτελεί ένα μόνο από τα πολλά συμπτώματα μιας αναφυλακτικής αντίδρασης. Στους ασθενείς αυτούς άμεσα μετά την έκθεση σε αλλεργιογόνο (τροφές, φάρμακα, νυγμός υμενοπτέρου κ.α.), εκδηλώνονται αιφνίδια συμπτώματα και από άλλα συστήματα (αναπνευστικό, γαστρεντερικό, καρδιαγγειακό κ.α.).
Η εικόνα μιας τέτοιας αντίδρασης διαφέρει σημαντικά από την κνίδωση, τόσο την οξεία, όσο και τη χρόνια. Είναι, όμως, αναμενόμενο να προκαλεί συχνά σύγχυση στους αλλεργικούς ασθενείς αλλά και μη ειδικούς επαγγελματίες υγείας. Σε κάθε περίπτωση, η σωστή ενημέρωση από τον Αλλεργιολόγο σας θα σας επιλύσει τέτοιες απορίες.
Ενισχύοντας τη σύγχυση, ασθενείς που εμφανίζουν μόνο αγγειοοίδημα, χωρίς εξάνθημα, είναι δυνατόν να μην πάσχουν από κνίδωση. Στις περιπτώσεις αυτές το αγγειοοίδημα δεν προκαλείται από την ισταμίνη, επιμένει περισσότερο και δεν υποχωρεί με αντιισταμινικά ή/και κορτικοειδή. Χαρακτηριστικό παράδειγμα το κληρονομικό αγγειοοίδημα, το οποίο μπορεί να προκαλέσει σοβαρά και επικίνδυνα για τη ζωή επεισόδια. Αποτελεί μία σπάνια νόσο, με επεισόδια που διαρκούν αρκετά και μπορεί να εμφανισθούν και σε άλλα σημεία, όπως το γαστρεντερικό ή/και ο λάρυγγας.
Διαγνωστική προσέγγιση χρόνιας κνίδωσης
Η διάγνωση της κνίδωσης είναι κατ’ αρχήν κλινική, βασισμένη στην εμφάνιση χαρακτηριστικών πομφών ή/και αγγειοοιδήματος. Ωστόσο, όταν τα συμπτώματα επιμένουν πάνω από 6 εβδομάδες, ο αλλεργιολόγος μπορεί να συστήσει βασικό εργαστηριακό έλεγχο για τον εντοπισμό υποκείμενων παραγόντων:
- Γενική αίματος — για αποκλεισμό ηωσινοφιλίας, βασοπενίας ή άλλων αιματολογικών ευρημάτων
- CRP και ΤΚΕ — δείκτες φλεγμονής
- Ολική IgE — χαμηλά επίπεδα μπορεί να υποδεικνύουν αυτοάνοσο ενδοτύπο (τύπος IIb)
- Θυρεοειδική λειτουργία (TSH, anti-TPO) — λόγω της συχνής συνύπαρξης αυτοάνοσης θυρεοειδίτιδας (~20%)
- Αυτόλογο ορό δέρματος (autologous serum skin test, ASST) — screening test για αυτοαντισώματα
Σημαντικό είναι πως ο έλεγχος δεν περιλαμβάνει αεροαλλεργιογόνα (γύρεις, ακάρεα, κατοικίδια) ούτε τροφικά πάνελ. Τα κλασικά αλλεργικά τεστ νυγμού (skin prick tests) δεν ενδείκνυνται για τη διερεύνηση χρόνιας κνίδωσης, εκτός αν υπάρχει σαφής κλινική υποψία αντίδρασης σε συγκεκριμένο αλλεργιογόνο.
Για την παρακολούθηση της βαρύτητας και της ανταπόκρισης στη θεραπεία χρησιμοποιείται το σκορ UAS7 (Urticaria Activity Score 7, εβδομαδιαίο σκορ δραστηριότητας κνίδωσης), στο οποίο ο ασθενής καταγράφει καθημερινά τους πομφούς και τον κνησμό. Το UAS7 αποτελεί το βασικό εργαλείο αξιολόγησης στις κατευθυντήριες οδηγίες EAACI 2022.
Θεραπεία κνίδωσης
Η κνίδωση καθεαυτή δεν έχει αιτιολογική θεραπεία. Το μεγαλύτερο ποσοστό των ασθενών με κνίδωση μπορεί να ελεγχθεί με την κατάλληλη αγωγή και τον περιορισμό των εκλυτικών παραγόντων.
Σταδιακή θεραπευτική προσέγγιση (stepped care)
Σύμφωνα με τις κατευθυντήριες οδηγίες EAACI/GA²LEN 2022, η θεραπεία της χρόνιας κνίδωσης ακολουθεί μια σταδιακή κλιμάκωση:
Θεραπευτικός αλγόριθμος κνίδωσης
Κατευθυντήριες οδηγίες EAACI/GA²LEN 2022Βήμα 1 — Η βάση της αγωγής είναι τα αντιισταμινικά 2ης γενιάς (σετιριζίνη, δεσλοραταδίνη, μπιλαστίνη, ρουπαταδίνη) σε σταθερή ημερήσια δοσολογία. Περίπου το 40% των ασθενών ανταποκρίνεται σε αυτό το βήμα.
Βήμα 2 — Σε ασθενείς που δεν ανταποκρίνονται, η δόση του αντιισταμινικού μπορεί να αυξηθεί μέχρι και τετραπλάσια (up-dosing). Αυτή η στρατηγική είναι ασφαλής για τα σύγχρονα αντιισταμινικά 2ης γενιάς.
Βήμα 3 — Όταν τα αντιισταμινικά ακόμη και σε υψηλές δόσεις δεν αρκούν, συστήνεται η προσθήκη ομαλιζουμάμπης (Omalizumab, Xolair). Πρόκειται για βιολογικό παράγοντα anti-IgE που χορηγείται υποδόρια κάθε 4 εβδομάδες. Η ομαλιζουμάμπη είναι ασφαλής και αποτελεσματική, αλλά ένα σημαντικό ποσοστό ασθενών (τουλάχιστον 30%) δεν πετυχαίνει ικανοποιητικό έλεγχο της νόσου — ιδιαίτερα εκείνοι με αυτοάνοσο ενδοτύπο (τύπος IIb), που τείνουν να ανταποκρίνονται καλύτερα στην κυκλοσπορίνη ή τη ρεμιμπρουτινίμπη.
Βήμα 4 — Σε ανθεκτικές περιπτώσεις, η κυκλοσπορίνη (off-label) μπορεί να βελτιώσει τα συμπτώματα στο 54–73% των ασθενών, αλλά απαιτεί στενή παρακολούθηση λόγω πιθανών ανεπιθύμητων ενεργειών (νεφρική δυσλειτουργία, υπέρταση). Η ρεμιμπρουτινίμπη (remibrutinib, Rhapsido) — ένας εκλεκτικός αναστολέας κινάσης τυροσίνης του Bruton (BTK) σε μορφή δισκίου — εγκρίθηκε από τον FDA (Σεπτέμβριος 2025) και έλαβε θετική γνωμοδότηση από τον EMA (Φεβρουάριος 2026) ως η πρώτη στοχευμένη per os θεραπεία για τη χρόνια αυτόματη κνίδωση.
“Η χρήση χαπιών κορτιζόνης για την κνίδωση δεν θα πρέπει να ξεπερνά τις 5–7 ημέρες”
Σε κάθε περίπτωση, τα συστηματικά κορτικοστεροειδή (χάπια κορτιζόνης) θα πρέπει να αποφεύγονται ως χρόνια αγωγή. Η χρήση τους δικαιολογείται μόνο σε σύντομα σχήματα (5–7 ημέρες) κατά τη διάρκεια σοβαρών εξάρσεων.
Πότε να συμβουλευτείτε αλλεργιολόγο
Υπάρχουν συγκεκριμένες περιπτώσεις όπου η εκτίμηση από ειδικό αλλεργιολόγο είναι απαραίτητη:
- Κνίδωση που επιμένει πάνω από 6 εβδομάδες — χρειάζεται διερεύνηση υποκείμενων αιτίων και κατάλληλη θεραπευτική προσέγγιση
- Αγγειοοίδημα χωρίς πομφούς — πρέπει να αποκλειστεί κληρονομικό ή επίκτητο αγγειοοίδημα μεσολαβούμενο από βραδυκινίνη
- Ανεπαρκής ανταπόκριση σε αντιισταμινικά — ένδειξη για κλιμάκωση αγωγής (up-dosing ή βιολογική θεραπεία)
- Υπόνοια αναφυλαξίας — αν η κνίδωση συνοδεύεται από δύσπνοια, ζάλη, υπόταση ή κοιλιακό άλγος μετά από έκθεση σε αλλεργιογόνο, πρόκειται πιθανότατα για αναφυλαξία και απαιτείται άμεση αντιμετώπιση
Στο αλλεργιολογικό ιατρείο στην Ηλιούπολη, Αθήνα, γίνεται πλήρης αξιολόγηση με λήψη λεπτομερούς ιστορικού, εργαστηριακό έλεγχο όπου χρειάζεται, και σχεδιασμός εξατομικευμένου θεραπευτικού πλάνου — συμπεριλαμβανομένης και της βιολογικής θεραπείας όπου ενδείκνυται.
Συχνές ερωτήσεις
Πόσο διαρκεί η χρόνια κνίδωση;
Η διάρκεια της χρόνιας κνίδωσης δεν είναι δυνατόν να προβλεφθεί. Σύμφωνα με τα δεδομένα, στους περισσότερους ασθενείς η νόσος επιμένει πάνω από ένα έτος. Σε ορισμένους ασθενείς μπορεί να διαρκέσει αρκετά χρόνια, αλλά η πλειονότητα θα εμφανίσει τελικά ύφεση. Η κατάλληλη θεραπεία δεν αλλάζει τη φυσική πορεία της νόσου, αλλά μπορεί να ελέγξει αποτελεσματικά τα συμπτώματα καθ’ όλη τη διάρκειά της.
Χρειάζονται αλλεργικά τεστ στη χρόνια κνίδωση;
Η χρόνια κνίδωση δεν προκαλείται από αεροαλλεργιογόνα (γύρεις, ακάρεα, κατοικίδια). Τα κλασικά αλλεργικά τεστ (skin prick tests) δεν ενδείκνυνται για τη διάγνωση ή τη διερεύνηση της χρόνιας κνίδωσης. Αντ’ αυτού, ο αλλεργιολόγος μπορεί να ζητήσει ειδικό εργαστηριακό έλεγχο (γενική αίματος, CRP, θυρεοειδής, αυτοαντισώματα) ανάλογα με το κλινικό ιστορικό.
Είναι η κνίδωση μεταδοτική;
Όχι, η κνίδωση δεν είναι μεταδοτική. Δεν μεταδίδεται από άτομο σε άτομο με σωματική επαφή ή με οποιονδήποτε άλλο τρόπο. Πρόκειται για αντίδραση του ανοσοποιητικού συστήματος κάθε ατόμου ξεχωριστά.
Τι είναι η ομαλιζουμάμπη (Xolair) και πώς βοηθά στην κνίδωση;
Η ομαλιζουμάμπη (omalizumab, εμπορική ονομασία Xolair) είναι ένα μονοκλωνικό αντίσωμα που δεσμεύει την IgE ανοσοσφαιρίνη και μειώνει την ενεργοποίηση των μαστοκυττάρων. Χορηγείται με υποδόρια ένεση κάθε 4 εβδομάδες και αποτελεί τη δεύτερη γραμμή θεραπείας για τη χρόνια κνίδωση που δεν ελέγχεται με αντιισταμινικά, σύμφωνα με τις διεθνείς κατευθυντήριες οδηγίες. Η αποτελεσματικότητα και η ασφάλειά της υποστηρίζονται από μεγάλο αριθμό κλινικών μελετών.
Πότε πρέπει να πάω στα επείγοντα για κνίδωση;
Αν η κνίδωση εμφανίζεται μαζί με δυσκολία στην αναπνοή, πρήξιμο γλώσσας ή λάρυγγα, ζάλη, ταχυκαρδία ή κοιλιακό άλγος, ιδιαίτερα μετά από κατανάλωση τροφής, λήψη φαρμάκου ή νυγμό υμενοπτέρου (μέλισσα, σφήκα), πρόκειται πιθανότατα για αναφυλαξία — μια σοβαρή αλλεργική αντίδραση που απαιτεί άμεση ιατρική αντιμετώπιση.




