Η ατοπική δερματίτιδα (atopic dermatitis / ατοπικό έκζεμα) είναι η συχνότερη χρόνια φλεγμονώδης δερματοπάθεια. Χαρακτηρίζεται από έντονο κνησμό, ξηρότητα και υποτροπιάζοντα εκζεματοειδή εξανθήματα. Σύμφωνα με πρόσφατη συστηματική ανασκόπηση 310 μελετών (25,5 εκατομμύρια άτομα), ο σημειακός επιπολασμός ανέρχεται σε 11,1% στα παιδιά και 6,3% στους ενήλικες παγκοσμίως. Περίπου 5–20% των ασθενών εμφανίζει σοβαρή νόσο που χρειάζεται συστηματική αγωγή. Η σύγχρονη θεραπευτική αντιμετώπιση έχει μεταμορφωθεί: βιολογικοί παράγοντες (dupilumab, tralokinumab, lebrikizumab, nemolizumab) και αναστολείς JAK προσφέρουν πλέον στοχευμένες επιλογές για τη μέτρια-σοβαρή ατοπική δερματίτιδα.
Τι είναι η ατοπική δερματίτιδα
Η ατοπική δερματίτιδα (ατοπικό έκζεμα, atopic eczema) είναι μια χρόνια πάθηση, όπου το δέρμα εμφανίζει ξηρότητα, ερυθρότητα και σύνοδο κνησμό. Οι περισσότεροι ασθενείς θα εκδηλώσουν τα συμπτώματα πριν τα πέντε έτη, ενώ μπορεί να εμφανιστεί ήδη από τη βρεφική ηλικία. Συνεχίζει με εξάρσεις και υφέσεις για αρκετά, συνήθως, έτη, ενώ σε ένα σημαντικό ποσοστό ασθενών επιμένει και στην ενήλικο ζωή.
Ο όρος “ατοπική” χρησιμοποιήθηκε πρώτη φορά τη δεκαετία του 1940, λόγω της συσχέτισης με άλλα αλλεργικά νοσήματα. Πράγματι, αρκετά παιδιά με έκζεμα κινδυνεύουν περισσότερο να εμφανίσουν στην πορεία τροφική αλλεργία, αλλεργική ρινίτιδα ή αλλεργικό άσθμα — μια εξέλιξη που αποκαλείται ατοπική πορεία (atopic march).
Αίτια και παθοφυσιολογία
Η ατοπική δερματίτιδα οφείλεται σε έναν συνδυασμό γενετικών και περιβαλλοντικών παραγόντων που διαταράσσουν τη λειτουργία του δερματικού φραγμού (skin barrier) και ενεργοποιούν μια παθολογική ανοσολογική απόκριση.
Παθοφυσιολογία ατοπικής δερματίτιδας
Ο φαύλος κύκλος φραγμού–φλεγμονής–κνησμούΓενετική προδιάθεση
Μεταλλάξεις φιλαγκρίνης (FLG) και άλλων πρωτεϊνών του φραγμού — μειωμένη συνοχή κερατινοκυττάρων
Διαταραχή φραγμού
Αυξημένη διαδερμική απώλεια ύδατος (TEWL), ξηρότητα, εισβολή αλλεργιογόνων και μικροβίων
Ανοσολογική ενεργοποίηση
Υπερβολική απόκριση τύπου 2 (Th2): IL-4, IL-13, IL-31 — φλεγμονή, κνησμός
Κνησμός → Ξεσμός
Η IL-31 πυροδοτεί νευρογενή κνησμό — ο ξεσμός τραυματίζει περαιτέρω τον φραγμό
Μικροβιακή δυσβίωση
Αποικισμός από Staphylococcus aureus — ενισχύει φλεγμονή και εξάρσεις
Οι κυτοκίνες IL-4 και IL-13 θεωρούνται οι κεντρικοί μεσολαβητές της φλεγμονής στην ατοπική δερματίτιδα — αποτελούν τον θεραπευτικό στόχο πολλών σύγχρονων βιολογικών φαρμάκων. Η IL-31 παίζει καθοριστικό ρόλο στον κνησμό, ενώ η θυμική στρωματική λεμφοποιητίνη (TSLP) ενεργοποιεί τα δενδριτικά κύτταρα προς ανοσολογική απόκριση τύπου 2.
“Η ατοπική δερματίτιδα δεν είναι απλά μια δερματική νόσος, αλλά μια συστηματική φλεγμονώδης πάθηση που εμπλέκει τον δερματικό φραγμό, το ανοσοποιητικό και το νευρικό σύστημα”
Συμπτώματα ατοπικής δερματίτιδας
Τα βασικά στοιχεία της ατοπικής δερματίτιδας είναι η ξηροδερμία και ο κνησμός. Η εικόνα των συμπτωμάτων διαφέρει ανάλογα με την ηλικία, και επιπλέον χαρακτηρίζεται:
- Στα βρέφη: από ερυθρά εξανθήματα με μικρή απολέπιση και κρούστες σε χέρια και πόδια, όπως και στα μάγουλα. Η περιοχή της μύτης και των σπαργάνων συνήθως δεν εμφανίζει βλάβες
- Σε μεγαλύτερα παιδιά: από βλάβες περισσότερο χρόνιες, που εντοπίζονται συχνά σε αγκώνες, στο πίσω μέρος των γονάτων, στον αυχένα, τους καρπούς και τους αστραγάλους
- Σε εφήβους και ενήλικες: από βλάβες χρόνιες, με πάχυνση του δέρματος (lichenification), συνήθως στο πρόσωπο, τον τράχηλο, τους αγκώνες, τα χέρια και τα πόδια
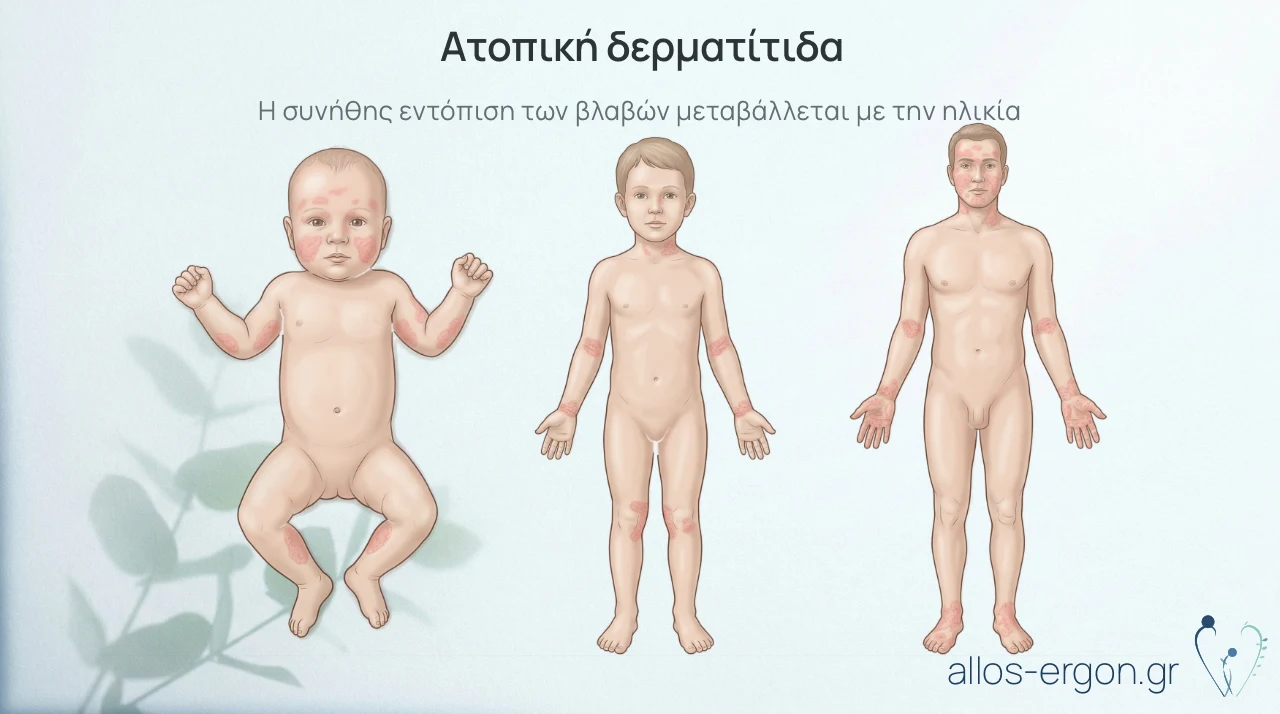 *Εικόνα 1. Κατανομή δερματικών βλάβών ανά ηλικία
*Εικόνα 1. Κατανομή δερματικών βλάβών ανά ηλικία

| Συμπτώματα ανά ηλικία Η ατοπική δερματίτιδα αλλάζει μορφολογία με την ηλικία | ||
|---|---|---|
| Ηλικία | Τυπική εντόπιση | Χαρακτηριστικά βλαβών |
| Βρέφη (0–2 ετών) | Μάγουλα, μέτωπο, κνήμες, τριχωτό κεφαλής | Ερυθρά, εξιδρωματικά, κρούστες |
| Παιδιά (2–12 ετών) | Αγκώνες, γόνατα (καμπτικές), αυχένας, καρποί | Ξηρά, λειχηνοποιημένα, απολεπιστικά |
| Έφηβοι / Ενήλικες | Πρόσωπο, τράχηλος, χέρια, πόδια | Χρόνια πάχυνση, ραγάδες, λειχηνοποίηση |
Πέραν των σωματικών συμπτωμάτων, η ατοπική δερματίτιδα επηρεάζει σημαντικά την ποιότητα ζωής. Ο χρόνιος κνησμός — ιδιαίτερα ο νυχτερινός — οδηγεί σε διαταραχή ύπνου, κόπωση, μειωμένη σχολική ή εργασιακή απόδοση και αυξημένο στρες.
“Μελέτες δείχνουν ότι ασθενείς με μέτρια-σοβαρή ατοπική δερματίτιδα εμφανίζουν υψηλότερα ποσοστά άγχους και κατάθλιψης σε σχέση με τον γενικό πληθυσμό”
Ποιοι παράγοντες επιδεινώνουν το έκζεμα
Στην ατοπική δερματίτιδα, η αρχιτεκτονική και ο φραγμός του δέρματος έχουν διαταραχθεί. Στα πλαίσια των διαταραχών αυτών, η υγρασία χάνεται από το δέρμα, με αποτέλεσμα αυτό να γίνεται ξηρό και ευαίσθητο στην επίδραση διαφόρων παραγόντων.
Τέτοιοι εκλυτικοί περιβαλλοντικοί παράγοντες στην ατοπική δερματίτιδα προκαλούν ή επιδεινώνουν τα συμπτώματα, χωρίς όμως να αποτελούν αίτιά της. Οι συχνότεροι είναι:
- Διάφορες ερεθιστικές χημικές ουσίες (όπως καθαριστικά, απολυμαντικά, σαπούνια, αρώματα κ.α.)
- Διάφορες ερεθιστικές ουσίες από τρόφιμα (χυμός φρούτων, ζωμός κρέατος, όξινες τροφές κ.α.)
- Αλλεργιογόνα (συνηθέστερα τα ακάρεα της οικιακής σκόνης, επιθήλια ζώων, εξ επαφής αλλεργιογόνα κ.α.)
- Μικρόβια (όπως ο Χρυσίζων σταφυλόκοκκος, διάφοροι μύκητες ή ιοί)
- Ο μηχανικός ερεθισμός, η τριβή
- Διάφορα υφάσματα, όπως μάλλινα και συνθετικά
- Κλιματολογικές συνθήκες, η αύξηση της θερμοκρασίας του σώματος
- Το στρες
Ένα γραπτό πλάνο δράσης είναι σημαντικό για τους ασθενείς με ατοπική δερματίτιδα. Θα πρέπει να περιέχει σαφείς οδηγίες τόσο για την καθημερινή φροντίδα του δέρματος, όσο και για την αποφυγή των εμπλεκόμενων εκλυτικών παραγόντων αλλά και την ανά περίπτωση φαρμακευτική αγωγή.
Διάγνωση ατοπικής δερματίτιδας
Η διάγνωση της ατοπικής δερματίτιδας (atopic dermatitis diagnosis) είναι κυρίως κλινική και βασίζεται στο ιστορικό και τη φυσική εξέταση. Δεν υπάρχει ένα μοναδικό εργαστηριακό τεστ που να επιβεβαιώνει τη νόσο. Τα πιο ευρέως χρησιμοποιούμενα κριτήρια είναι αυτά του Hanifin–Rajka και τα απλοποιημένα κριτήρια του UK Working Party.
Βασικά στοιχεία για τη διάγνωση:
- Κνησμός — απαραίτητο κριτήριο
- Τυπική μορφολογία και κατανομή ανάλογα με την ηλικία
- Χρόνια ή υποτροπιάζουσα πορεία
- Ατομικό ή οικογενειακό ιστορικό ατοπίας (αλλεργική ρινίτιδα, άσθμα, τροφική αλλεργία)
Ο αλλεργιολογικός έλεγχος με δερματικές δοκιμασίες νυγμού (skin prick tests) ή μέτρηση ειδικών IgE βοηθά στον εντοπισμό πιθανών αλλεργιογόνων που μπορεί να συμβάλλουν στις εξάρσεις. Σε ενήλικες με υποψία εξ επαφής δερματίτιδας, οι δοκιμασίες επικόλλησης (patch tests) είναι απαραίτητες για τη διαφοροδιάγνωση.
“Η ατοπική δερματίτιδα διαγιγνώσκεται κλινικά — ο αλλεργιολογικός έλεγχος εντοπίζει τα αλλεργιογόνα που πυροδοτούν τις εξάρσεις”
Η ατοπική δερματίτιδα σε ενήλικες
Το ατοπικό έκζεμα είναι αρκετά συχνότερο στα παιδιά, αλλά υπάρχει και σε ενήλικες. Είναι δυνατόν να επιμένει από την παιδική ηλικία, να επανεμφανιστεί μετά από ύφεση ετών ή να πρωτοεμφανιστεί στην ενήλικη ζωή.
“Σύμφωνα με μετα-ανάλυση 310 μελετών, περίπου 6,3% των ενηλίκων πάσχει από ατοπική δερματίτιδα παγκοσμίως”
Λόγω της άτυπης εμφάνισης των εξανθημάτων της ατοπικής δερματίτιδας στους ενήλικες, συχνά συγχέεται με άλλα νοσήματα, όπως η εξ επαφής δερματίτιδα. Ειδικά για το έκζεμα στα χέρια, η δερματίτιδα εξ επαφής είναι δύσκολο να αποκλειστεί, ενώ δεν αποκλείεται και να συνυπάρχει με την ατοπική. Στις περιπτώσεις αυτές η διερεύνηση με τις δερματικές δοκιμασίες (αλλεργικά τεστ) επικόλλησης (patch tests) απαιτείται για τη σωστή διάγνωση.
Σε κάθε ενήλικα ασθενή με εκζεματοειδή εξανθήματα είναι σημαντικό να αποκλείονται άλλες παθήσεις που μπορεί να εκδηλώνονται με παρόμοια εικόνα. Τέτοιες μπορεί να είναι η νευροδερματίτιδα, το νομισματοειδές έκζεμα, η σμηγματορροϊκή δερματίτιδα, το Τ-κυτταρικό λέμφωμα και άλλα.
Η ατοπική δερματίτιδα έχει θεραπεία;
Η ατοπική δερματίτιδα δεν θεραπεύεται οριστικά, αν και με την κατάλληλη αγωγή και περιποίηση τα συμπτώματα ελέγχονται πλήρως στην πλειοψηφία των ασθενών. Σύμφωνα με τις ενημερωμένες ευρωπαϊκές κατευθυντήριες οδηγίες EuroGuiDerm (2025), η θεραπεία ακολουθεί μια κλιμακωτή προσέγγιση (stepped care), ανάλογα με τη βαρύτητα της νόσου.
Κλιμακωτή θεραπεία ατοπικής δερματίτιδας
EuroGuiDerm Guidelines 2025Οι βασικές θεραπευτικές κατευθύνσεις για την ατοπική δερματίτιδα είναι:
1. Η καθημερινή φροντίδα του δέρματος
Αποτελεί ίσως τη σημαντικότερη κατεύθυνση και τον συχνότερο λόγο για μη έλεγχο του εκζέματος, εάν δεν τηρείται. Οι ασθενείς θα πρέπει να χρησιμοποιούν προϊόντα καθαρισμού του δέρματος τα οποία δεν επιδεινώνουν την ξηροδερμία. Παράλληλα θα πρέπει καθημερινά να εφαρμόζουν κατάλληλα, λιπαντικά για το δέρμα προϊόντα (μαλακτικά / emollients), ώστε να συγκρατείται η υγρασία και να αποκαθίσταται ο δερματικός φραγμός.
2. Η αποφυγή των εκλυτικών παραγόντων
Βοηθά επίσης σημαντικά στον έλεγχο των συμπτωμάτων και την αποφυγή εξάρσεων. Θα πρέπει να τονισθεί πως δεν εμπλέκονται απαραίτητα όλοι οι πιθανοί εκλυτικοί παράγοντες για κάθε ασθενή. Συζητήστε με τον Ιατρό σας για τακτικές αποφυγής, τόσο αποτελεσματικές, όσο και εφαρμόσιμες.
3. Ο έλεγχος του κνησμού
Ο κνησμός είναι ίσως το πλέον ενοχλητικό σύμπτωμα στην ατοπική δερματίτιδα. Πέραν τούτου, οδηγεί στον ξεσμό (ξύσιμο) που με τη σειρά του συντηρεί και αυξάνει τη διαταραχή του δέρματος. Δυστυχώς τα από του στόματος αντιισταμινικά φάρμακα έχουν πολύ μικρή ή καθόλου δράση στον κνησμό του εκζέματος — ο κνησμός στην ατοπική δερματίτιδα μεσολαβείται κυρίως από την IL-31, μια νευροανοσολογική κυτοκίνη, και όχι από την ισταμίνη. Η εφαρμογή ψυχρών επιθεμάτων, όπως και κρέμες με αντικνησμώδεις ιδιότητες μπορούν να βοηθήσουν.
4. Η τοπική φαρμακευτική αγωγή
Σε αρκετές περιπτώσεις, ακόμα και εάν όλα τα παραπάνω βήματα έχουν εφαρμοσθεί, η ατοπική δερματίτιδα θα επιδεινωθεί. Τέτοιες εξάρσεις εμφανίζονται συνηθέστερα τους χειμερινούς μήνες, ή μετά από έκθεση σε εκλυτικούς παράγοντες. Στις περιπτώσεις αυτές:
- Τοπικά κορτικοστεροειδή (topical corticosteroids, TCS): Παραμένουν ο πυλώνας της τοπικής αγωγής. Χρησιμοποιούνται κατά τις εξάρσεις με ελεγχόμενη διάρκεια
- Τοπικοί αναστολείς καλσινευρίνης (tacrolimus, pimecrolimus): Εναλλακτική μη στεροειδική επιλογή που αποφεύγει την ατροφία και άλλες τοπικές ανεπιθύμητες ενέργειες των κορτικοστεροειδών, ιδανική για ευαίσθητες περιοχές (πρόσωπο, βλέφαρα, πτυχές, γεννητική περιοχή)
- Τοπική ρουξολιτινίμπη (ruxolitinib cream / Opzelura, αναστολέας JAK1/JAK2): Εγκεκριμένη από τον FDA για ατοπική δερματίτιδα σε ασθενείς ≥2 ετών (δεν έχει ακόμα ευρωπαϊκή έγκριση για αυτή την ένδειξη)
- Τοπική ταπιναρόφη (tapinarof cream / Vtama): Μη στεροειδής επιλογή εγκεκριμένη από τον FDA σε ενήλικες (δεν έχει ακόμα ευρωπαϊκή έγκριση)
Επίσης, θα πρέπει να αποφευχθεί ή να αντιμετωπιστεί πιθανή δευτεροπαθής μικροβιακή λοίμωξη (κυρίως από Staphylococcus aureus), η οποία αποτελεί συχνή αιτία επιδείνωσης.
Σύγχρονες συστηματικές θεραπείες
Για ασθενείς με μέτρια-σοβαρή ατοπική δερματίτιδα που δεν ελέγχεται με τοπική αγωγή, η σύγχρονη φαρμακευτική αντιμετώπιση έχει μεταμορφωθεί τα τελευταία χρόνια. Σύμφωνα με τις κατευθυντήριες οδηγίες EuroGuiDerm 2025, οι διαθέσιμες επιλογές περιλαμβάνουν τρεις εγκεκριμένους βιολογικούς παράγοντες στην Ευρώπη (dupilumab, tralokinumab, lebrikizumab) και τρεις αναστολείς JAK (upadacitinib, abrocitinib, baricitinib). Στις ΗΠΑ είναι επιπλέον διαθέσιμο και το nemolizumab (αντι-IL-31Rα), που εγκρίθηκε τον Δεκέμβριο 2024.
Βιολογικοί παράγοντες (Biologics)

| Βιολογικές θεραπείες ατοπικής δερματίτιδας Εγκεκριμένοι βιολογικοί παράγοντες — 2025 | ||
|---|---|---|
| Φάρμακο | Στόχος | Κύρια χαρακτηριστικά |
| Dupilumab (Dupixent) | IL-4Rα (IL-4 + IL-13) | Πρώτο εγκεκριμένο βιολογικό (2017). Από 6 μηνών. Q2W υποδόρια |
| Tralokinumab (Adtralza) | IL-13 | Από 12 ετών. Q2W υποδόρια. Χαμηλότερα ποσοστά επιπεφυκίτιδας |
| Lebrikizumab (Ebglyss) | IL-13 | EU 2023, FDA 2024. Από 12 ετών. Συντήρηση Q4W — πλεονέκτημα δοσολογίας |
| Nemolizumab (Nemluvio) | IL-31Rα | FDA 12/2024. Από 12 ετών. Στοχεύει τον κνησμό. Q4W. Αναμένεται ευρωπαϊκή έγκριση |
Το dupilumab (αντι-IL-4Rα) αποτελεί τον πλέον μελετημένο βιολογικό παράγοντα, με ισχυρή σύσταση στις ευρωπαϊκές οδηγίες. Εγκρίνεται πλέον σε ασθενείς ηλικίας 6 μηνών και άνω. Τα tralokinumab και lebrikizumab στοχεύουν εκλεκτικά την IL-13 και εγκρίνονται σε ασθενείς ηλικίας 12 ετών και άνω. Το lebrikizumab προσφέρει το πλεονέκτημα της μηνιαίας συντήρησης (Q4W — μία ένεση τον μήνα).
Το nemolizumab (αντι-IL-31Rα) εγκρίθηκε από τον FDA τον Δεκέμβριο 2024 και αποτελεί τον πρώτο βιολογικό παράγοντα που στοχεύει άμεσα τον νευρογενή κνησμό μέσω αναστολής της IL-31. Στις κλινικές μελέτες ARCADIA 1 και 2, τo nemolizumab πέτυχε σημαντική μείωση του κνησμού ήδη από την 1η εβδομάδα θεραπείας.
Αναστολείς JAK (JAK inhibitors)
Οι αναστολείς JAK (Janus kinase inhibitors) είναι μικρά μόρια που λαμβάνονται από το στόμα και αναστέλλουν τη σηματοδότηση πολλαπλών κυτοκινών ταυτόχρονα. Εγκεκριμένοι αναστολείς JAK για ατοπική δερματίτιδα στην Ευρώπη περιλαμβάνουν τους upadacitinib (JAK1), abrocitinib (JAK1) και baricitinib (JAK1/JAK2), σε ασθενείς ηλικίας 12 ετών και άνω (ή 2 ετών για baricitinib). Λόγω του ευρύτερου μηχανισμού δράσης, οι αναστολείς JAK απαιτούν τακτική εργαστηριακή παρακολούθηση.
“Οι βιολογικές θεραπείες και οι αναστολείς JAK έχουν μεταμορφώσει την αντιμετώπιση της σοβαρής ατοπικής δερματίτιδας — τα σημερινά δεδομένα δείχνουν σημαντική βελτίωση του κνησμού ήδη από τις πρώτες εβδομάδες”
Η ζωή με την ατοπική δερματίτιδα
Εάν πάσχετε από ατοπική δερματίτιδα, μικρές αλλαγές στην καθημερινότητά σας μπορεί να αποδειχθούν ιδιαίτερα σημαντικές για τον περιορισμό των συμπτωμάτων και των εξάρσεων της νόσου.
- Αποφύγετε την έκθεση σε παράγοντες ή δραστηριότητες που προκαλούν έξαρση των συμπτωμάτων σας. Οι εκλυτικοί παράγοντες που αναφέρθηκαν παραπάνω δεν έχουν την ίδια επίδραση σε κάθε ασθενή
- Διατηρήστε το δέρμα σας ενυδατωμένο με τακτική εφαρμογή μαλακτικών προϊόντων. Μπορείτε να χρησιμοποιείτε σε καθημερινή βάση μία κατάλληλη για το δέρμα σας ενυδατική κρέμα, ιδίως μετά το μπάνιο
- Γενικά προτιμάτε προϊόντα καθαρισμού και περιποίησης σώματος που είναι ηπιότερα στο δέρμα, προτιμητέα χωρίς άρωμα
- Περιορίστε τόσο τη διάρκεια του μπάνιου, όσο και τη θερμοκρασία του νερού. Όταν το μπάνιο διαρκεί για περισσότερη ώρα, το δέρμα σας γίνεται ξηρότερο και τα συμπτώματα χειροτερεύουν
- Προτιμήστε τα άνετα ρούχα, με μαλακή υφή και υφάσματα που αναπνέουν (βαμβακερά) και δεν ερεθίζουν το δέρμα
- Περιορίστε στο μέτρο του δυνατού το στρες και δοκιμάστε εάν τεχνικές χαλάρωσης (όπως αναπνοής, γιόγκα ή διαλογισμός) μπορούν να είναι χρήσιμες
Δυστυχώς, παρά την εφαρμογή των ανωτέρω, σε κάποιες περιπτώσεις τα συμπτώματα της ατοπικής δερματίτιδας θα επιδεινωθούν. Επικοινωνήστε με τον ιατρό σας εγκαίρως, ώστε να περιορίζονται το συντομότερο οι εξάρσεις της νόσου και να διατηρείται η ποιότητα ζωής σας.
Εάν εμφανίζετε χρόνιο κνησμό, επαναλαμβανόμενα εξανθήματα ή εάν η ατοπική δερματίτιδα σας δεν ελέγχεται ικανοποιητικά, μπορείτε να κλείσετε ραντεβού στο αλλεργιολογικό ιατρείο στην Ηλιούπολη, Αθήνα. Ο εξειδικευμένος αλλεργιολογικός έλεγχος, σε συνδυασμό με τις σύγχρονες θεραπευτικές επιλογές, μπορεί να βελτιώσει σημαντικά τον έλεγχο της νόσου.
Συχνές ερωτήσεις
Τι είναι η ατοπική δερματίτιδα και τι τη διαφοροποιεί από άλλα εκζέματα;
Η ατοπική δερματίτιδα (atopic dermatitis) είναι η πιο συχνή χρόνια φλεγμονώδης δερματοπάθεια. Διαφοροποιείται από άλλες μορφές εκζέματος (π.χ. εξ επαφής δερματίτιδα, σμηγματορροϊκή δερματίτιδα) κυρίως λόγω της συσχέτισής της με ατοπία — δηλαδή της γενετικής προδιάθεσης για αλλεργική ρινίτιδα, άσθμα και τροφικές αλλεργίες. Η εντόπιση και η μορφολογία μεταβάλλονται χαρακτηριστικά με την ηλικία.
Πόσο συχνή είναι η ατοπική δερματίτιδα;
Σύμφωνα με πρόσφατη μετα-ανάλυση 310 μελετών, η ατοπική δερματίτιδα εμφανίζει σημειακό επιπολασμό 11,1% στα παιδιά και τους εφήβους, και 6,3% στους ενήλικες. Περίπου 5–20% των ασθενών εμφανίζει σοβαρή νόσο. Η νόσος είναι πιο συχνή σε αστικές περιοχές και σε βιομηχανοποιημένες χώρες, ενδεχομένως λόγω περιβαλλοντικών παραγόντων και τρόπου ζωής.
Η ατοπική δερματίτιδα περνάει με την ηλικία;
Σε πολλά παιδιά η ατοπική δερματίτιδα βελτιώνεται ή υφίεται με την πάροδο των ετών. Ωστόσο, ένα σημαντικό ποσοστό ασθενών εξακολουθεί να εμφανίζει συμπτώματα στην εφηβεία και την ενήλικη ζωή. Ορισμένοι ενήλικες εμφανίζουν ατοπική δερματίτιδα για πρώτη φορά (adult-onset AD). Η πορεία είναι ατομική και εξαρτάται από γενετικούς, ανοσολογικούς και περιβαλλοντικούς παράγοντες.
Τι είναι οι βιολογικές θεραπείες για την ατοπική δερματίτιδα;
Οι βιολογικές θεραπείες (biologics) είναι μονοκλωνικά αντισώματα που στοχεύουν συγκεκριμένες κυτοκίνες που μεσολαβούν στη φλεγμονή. Στην Ευρώπη, τρεις βιολογικοί παράγοντες είναι εγκεκριμένοι για ατοπική δερματίτιδα: dupilumab (αντι-IL-4Rα), tralokinumab (αντι-IL-13) και lebrikizumab (αντι-IL-13). Στις ΗΠΑ είναι επιπλέον διαθέσιμο και το nemolizumab (αντι-IL-31Rα), που στοχεύει ειδικά τον κνησμό. Χορηγούνται υποδόρια και ενδείκνυνται για μέτρια-σοβαρή ατοπική δερματίτιδα που δεν ελέγχεται με τοπική αγωγή. Ο αλλεργιολόγος σας θα αξιολογήσει αν είστε υποψήφιος για βιολογική θεραπεία.
Ποιος ρόλος έχει η διατροφή στην ατοπική δερματίτιδα;
Η σχέση διατροφής και ατοπικής δερματίτιδας είναι πολύπλοκη. Σε μικρή μειοψηφία ασθενών (κυρίως βρέφη και μικρά παιδιά), τροφικές αλλεργίες μπορεί να συμβάλλουν στις εξάρσεις. Ωστόσο, η αυθαίρετη αποφυγή τροφών χωρίς τεκμηριωμένη αλλεργία δεν ωφελεί και μπορεί να οδηγήσει σε διατροφικές ελλείψεις. Ο αλλεργιολογικός έλεγχος με δερματικές δοκιμασίες νυγμού μπορεί να εντοπίσει αν συγκεκριμένα τρόφιμα πυροδοτούν εξάρσεις.
Πότε πρέπει να επισκεφτώ αλλεργιολόγο για ατοπική δερματίτιδα;
Η παραπομπή σε αλλεργιολόγο ενδείκνυται όταν: (α) τα συμπτώματα δεν ελέγχονται με τοπική αγωγή, (β) υπάρχει υποψία αλλεργικών εκλυτικών παραγόντων (τροφές, αεροαλλεργιογόνα, εξ επαφής αλλεργιογόνα), (γ) η ατοπική δερματίτιδα συνοδεύεται από άσθμα ή αλλεργική ρινίτιδα, (δ) χρειάζεται αξιολόγηση για συστηματική θεραπεία (βιολογικοί παράγοντες, αναστολείς JAK). Στο αλλεργιολογικό ιατρείο στην Ηλιούπολη μπορείτε να πραγματοποιήσετε πλήρη αλλεργιολογικό έλεγχο και να λάβετε εξατομικευμένο πλάνο αντιμετώπισης.