Τα αντιισταμινικά φάρμακα (antihistamines) αποτελούν τη βάση της φαρμακευτικής αντιμετώπισης αλλεργικών νοσημάτων όπως η αλλεργική ρινίτιδα, η κνίδωση και η αλλεργική επιπεφυκίτιδα. Δρουν ως αντίστροφοι αγωνιστές (inverse agonists) του υποδοχέα Η1 της ισταμίνης, σταθεροποιώντας τον σε ανενεργή κατάσταση. Τα σύγχρονα αντιισταμινικά 2ης γενιάς — όπως η σετιριζίνη, η δεσλοραταδίνη, η φεξοφεναδίνη και η μπιλαστίνη — προσφέρουν αποτελεσματική ανακούφιση χωρίς σημαντική καταστολή του κεντρικού νευρικού συστήματος, και αποτελούν πρώτη γραμμή θεραπείας σύμφωνα με τις κατευθυντήριες οδηγίες ARIA και EAACI/GA²LEN.
Αντιισταμινικά: τι είναι;
Τα αντιισταμινικά ή αντισταμινικά φάρμακα είναι ιδιαίτερα χρήσιμα στην αντιμετώπιση παθήσεων, όπου η ισταμίνη παίζει σημαντικό ρόλο. Τέτοια νοσήματα είναι συχνά -αλλά όχι πάντοτε- τα αλλεργικά.
“Τα αντιισταμινικά δεν ανταγωνίζονται ή ελαττώνουν την ισταμίνη, αλλά σταθεροποιούν τον υποδοχέα της σε μία ανενεργή κατάσταση — δρουν δηλαδή ως αντίστροφοι αγωνιστές (inverse agonists)”
Είναι σημαντικό να γνωρίζει κάποιος πως δρουν τα αντιισταμινικά, προκειμένου να αντιληφθεί πότε και πόσο αναμένεται να βοηθήσουν. Ένα χαρακτηριστικό παράδειγμα, είναι ο κνησμός (φαγούρα) στο δέρμα. Λαμβάνοντας κάποιος αντιισταμινικά χάπια για φαγούρα, θα έχει βελτίωση μόνο εάν πρόκειται για κνησμό που οφείλεται στη δράση της ισταμίνης. Σε πολλές, όμως, περιπτώσεις, όπως τον κνησμό που εμφανίζεται σε συστηματικά νοσήματα (ηπατικά, νεφρικά, κακοήθειες και άλλα) τα αντιισταμινικά είναι ανεπαρκή.
“Τα αντιισταμινικά χάπια δεν είναι πάντοτε αποτελεσματικά στις αλλεργίες”
Ισταμίνη: τι είναι και ποια η δράση της;
Η ισταμίνη ανήκει σε μία κατηγορία ουσιών που ονομάζονται αμίνες, και αποτελεί ένα -δομικά απλό- αγγελιαφόρο. Στον άνθρωπο παίζει σημαντικό ρόλο, τόσο στη διατήρηση της υγείας, όσο και σε νοσήματα δρώντας σε διάφορα όργανα. Η δράση της καθορίζεται από 4 διαφορετικούς υποδοχείς, οι οποίοι βρίσκονται σε διαφορετικά όργανα με διαφορετικούς ρόλους (Εικόνα 1).
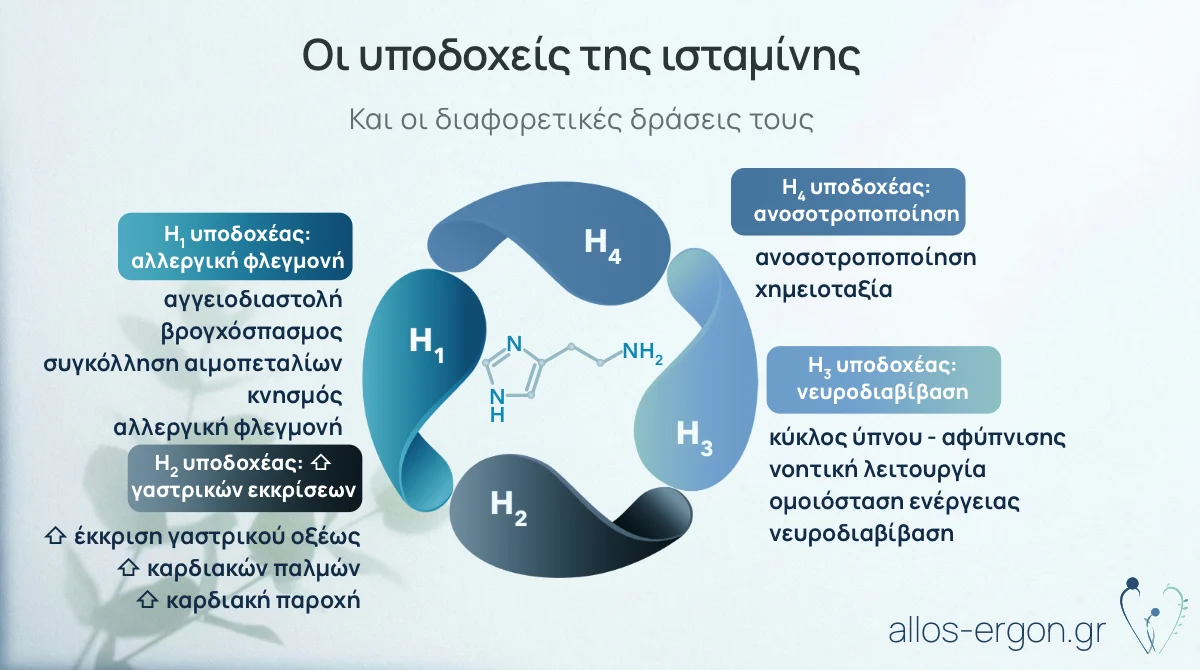 Εικόνα 1. Η δράση της ισταμίνης μέσω των υποδοχέων της
Εικόνα 1. Η δράση της ισταμίνης μέσω των υποδοχέων της
Συνοπτικά, οι τέσσερις υποδοχείς της ισταμίνης είναι:
- Η1: βρίσκεται σε λείο μυ αεραγωγών, αγγεία, νευρικές απολήξεις — υπεύθυνος για κνησμό, ρινική καταρροή, βρογχόσπασμο, αγγειοδιαστολή. Αυτόν στοχεύουν τα αντιισταμινικά που χρησιμοποιούμε στις αλλεργίες.
- Η2: βρίσκεται κυρίως στο γαστρικό βλεννογόνο — ρυθμίζει την έκκριση γαστρικού οξέος. Οι ανταγωνιστές Η2 (π.χ. φαμοτιδίνη) χρησιμοποιούνται σε γαστρεντερολογικά νοσήματα.
- Η3: κυρίως στο κεντρικό νευρικό σύστημα — ρυθμίζει την απελευθέρωση νευροδιαβιβαστών.
- Η4: σε κύτταρα του ανοσοποιητικού — εμπλέκεται σε φλεγμονώδεις διεργασίες και αποτελεί στόχο νεότερων ερευνητικών φαρμάκων.
“Η ισταμίνη έχει πολυεπίπεδη δράση στον άνθρωπο”
Παράγεται κυρίως -αλλά όχι εξ ολοκλήρου- από κύτταρα που ονομάζονται μαστοκύτταρα και βασεόφιλα. Μετά την παραγωγή της η ισταμίνη μπορεί να δράσει σε διάφορα όργανα, με άλλοτε άλλες επιδράσεις. Συνήθη παραδείγματα φαίνονται στην Εικόνα 2.
Στα πλαίσια της αλλεργίας, η ισταμίνη είναι υπεύθυνη (ή συμμετέχει) για συμπτώματα όπως: ρινική καταρροή, κνησμός (φαγούρα) σε μύτη ή φταρνίσματα, επιπεφυκίτιδα με δάκρυα και κνησμό επιπεφυκότων, εξανθήματα (κοκκινίλες) στο δέρμα με φαγούρα και άλλα.
 Εικόνα 2. Παραδείγματα δράσης ισταμίνης σε διάφορα όργανα
Εικόνα 2. Παραδείγματα δράσης ισταμίνης σε διάφορα όργανα
Ποια είναι τα διαθέσιμα αντιισταμινικά φάρμακα στην Ελλάδα;
Στα αντιισταμινικά φάρμακα ανήκουν διάφορες δραστικές ουσίες, οι οποίες εμπορικά κυκλοφορούν με μία ή περισσότερες εμπορικές ονομασίες (μάρκες). Κάποια από τα φάρμακα αυτά χρησιμοποιούνται συνηθέστερα για άλλες καταστάσεις, λόγω κατασταλτικών και αντιχολινεργικών δράσεων τους. Τέτοια, είναι τα:
- διμενυδράτη (Drimen, Vomex-A, Travelgum) (χρησιμοποιείται κυρίως για τη ανακούφιση της ναυτίας και των εμέτων)
- μεκλοζίνη (Emetostop) (χρησιμοποιείται για ανακούφιση των εμέτων)
Τα αντιισταμινικά που κυκλοφορούν στη χώρα μας -και κάποια από τα εμπορικά τους ονόματα- είναι τα:
- χλωρφαιναμίνη (Drastino, Istamex)
- διμεθινδένη (Fenistil)
- σετιριζίνη (Cetirgen, Histafren, Telarix, Zepholin, Znupril)
- υδροχλωρική σετιριζίνη (Dermizin, Seda, Zirtek)
- λεβοσετιριζίνη (Contrahist, Levocet, Xozal)
- λοραταδίνη (Biliranin, Clarityne, Latoren, Ralinet, Utel)
- δεσλοραταδίνη (Aerius, Desloratadine)
- φεξοφεναδίνη (Allegra)
- εμπαστίνη (Kestine)
- κετοτιφαίνιο (Ketotifen, Noxtor, Zaditen)
- μιζολαστίνη (Oriens)
- ρουπαταδίνη (Rupafin)
- μπιλαστίνη (Bilargen, Bilaz)
“Εάν πρόκειται να υποβληθείτε σε αλλεργικά τεστ, ενημερώστε τον Αλλεργιολόγο σας αν πρόσφατα λάβατε χάπια κατά της ναυτίας. Δεν αποκλείεται να είναι αντιισταμινικά και πιθανώς να αλλοιώσουν τα αποτελέσματα της εξέτασης”
Αντιισταμινικά φάρμακα 1ης γενιάς: παρενέργειες και κίνδυνοι
Τα αντιισταμινικά κατηγοριοποιούνται σε παλαιότερα (1ης γενιάς) ή νεότερα (2ης γενιάς) αντιισταμινικά. Η ιδιαιτερότητα των αντιισταμινικών 1ης γενιάς είναι πως διέρχονται ελεύθερα τον αιματοεγκεφαλικό φραγμό και δεσμεύουν τους υποδοχείς Η1 στον εγκέφαλο. Σύμφωνα με μελέτες μέτρησης κατάληψης υποδοχέων (H1 receptor occupancy, H1RO) με PET-σάρωση, τα 1ης γενιάς αντιισταμινικά καταλαμβάνουν πάνω από 50% των εγκεφαλικών υποδοχέων Η1, προκαλώντας σημαντική καταστολή.
“Τα αντιισταμινικά 1ης γενιάς παρουσιάζουν -πέρα από τις αντιισταμινικές τους ιδιότητες- κατασταλτικές και αντιχολινεργικές ανεπιθύμητες δράσεις”
Αρκετά συχνά τα 1ης γενιάς αντιισταμινικά θα προκαλέσουν καταστολή και υπνηλία, αν και κάποιοι ασθενείς θα εμφανίσουν αϋπνία και διέγερση. Η ξηροστομία λόγω των αντιχολινεργικών ιδιοτήτων τους είναι συχνή, όπως επίσης η κατακράτηση ούρων αλλά και η σύγχυση. Αίσθημα κόπωσης, ζάλη, οι εμβοές (βούισμα των αυτιών), διαταραχές μνήμης και ψυχοκινητικής απόδοσης όπως και μεταβολές στο REM στάδιο του ύπνου είναι μερικές άλλες από τις ανεπιθύμητες δράσεις των παλαιότερων αντιισταμινικών (Εικόνα 3).
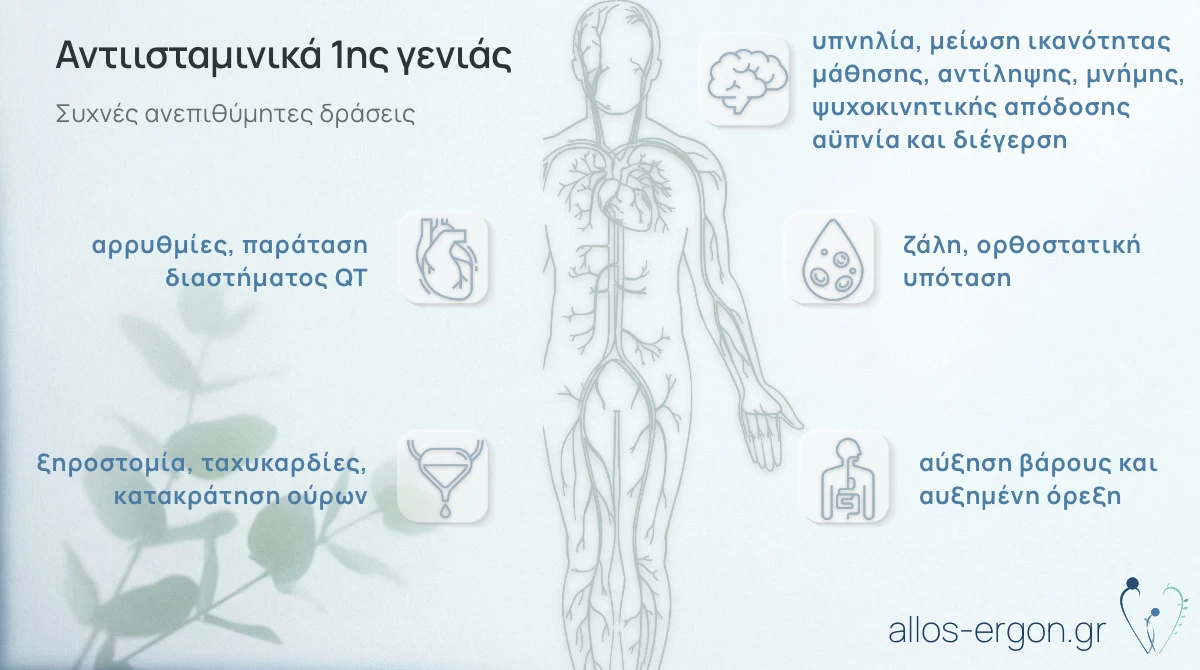 Εικόνα 3. Πιθανές ανεπιθύμητες αντιδράσεις των 1ης γενιάς αντιισταμινικών
Εικόνα 3. Πιθανές ανεπιθύμητες αντιδράσεις των 1ης γενιάς αντιισταμινικών
Τα 1ης γενιάς αντιισταμινικά που βρίσκονται σε κυκλοφορία στη χώρα μας είναι τα:
- υδροξυζίνη (Atarax)
- χλωρφαιναμίνη (Drastino, Istamex)
- διμενυδράτη (Drimen, Vomex-A, Travelgum)
- διμεθινδένη (Fenistil)
- κετοτιφαίνιο (Ketotifen, Noxtor, Zaditen)
Λόγω των παραπάνω ανεπιθύμητων αντιδράσεων, η χρήση των αντιισταμινικών χαπιών 1ης γενιάς στα αλλεργικά νοσήματα είναι, πλέον, αναμενόμενα περιορισμένη.
“Τόσο οι οδηγίες ARIA όσο και οι κατευθυντήριες οδηγίες EAACI/GA²LEN δεν συνιστούν πλέον τη χρήση αντιισταμινικών 1ης γενιάς στα αλλεργικά νοσήματα, λόγω του δυσμενούς προφίλ ασφαλείας τους σε σύγκριση με τα νεότερα σκευάσματα”
Αντιισταμινικά νέας γενιάς
Τα πρώτα αντιισταμινικά φάρμακα κυκλοφόρησαν αρχικά την πέμπτη δεκαετία του προηγούμενου αιώνα. Καθώς το προφίλ ασφάλειας των αντιισταμινικών αυτών δεν ήταν ιδιαίτερα ασφαλές, όπως αναφέρθηκε παραπάνω, δημιουργήθηκε η ανάγκη για νέας γενιάς φαρμακευτικά μόρια.
Τα νέας γενιάς αντιισταμινικά δεν διαπερνούν -ή διαπερνούν ελάχιστα- τον αιματοεγκεφαλικό φραγμό και δεν έχουν, συνήθως, σημαντικές επιδράσεις στον εγκέφαλο. Συνεπώς, παρενέργειες όπως η υπνηλία και το αίσθημα κόπωσης είναι περιορισμένες. Αυτό, φυσικά, δεν σημαίνει ότι στερούνται ανεπιθύμητων αντιδράσεων ή ότι επιδρούν εξίσου λίγο στο κεντρικό νευρικό σύστημα.
Σύμφωνα με μελέτες κατάληψης εγκεφαλικών υποδοχέων Η1 (H1RO) με PET-σάρωση, τα αντιισταμινικά 2ης γενιάς ταξινομούνται σε τρεις κατηγορίες:

| Ταξινόμηση αντιισταμινικών με βάση την κατάληψη εγκεφαλικών υποδοχέων Βασισμένη σε PET μελέτες H1 receptor occupancy (H1RO) | ||
|---|---|---|
| Κατηγορία | H1RO | Δραστικές ουσίες |
| Μη κατασταλτικά (non-sedating) | μικρότερο από 20% | φεξοφεναδίνη, μπιλαστίνη |
| Λιγότερο κατασταλτικά (less-sedating) | 20–50% | σετιριζίνη, λεβοσετιριζίνη, λοραταδίνη, δεσλοραταδίνη, εμπαστίνη, ρουπαταδίνη |
| Κατασταλτικά (sedating) | πάνω από 50% | υδροξυζίνη, χλωρφαιναμίνη, διμεθινδένη, κετοτιφαίνιο |
Η φεξοφεναδίνη και η μπιλαστίνη χαρακτηρίζονται ως «μη διαπερνώντα τον εγκέφαλο» (non-brain-penetrating) αντιισταμινικά. Σε ελεγχόμενες μελέτες, η μπιλαστίνη δεν επηρέασε την ψυχοκινητική ή οδηγική ικανότητα ακόμα και στη διπλάσια δόση (40 mg αντί 20 mg).
Αποτελεί συχνή αντίληψη πως τα πρώτης γενιάς αντιισταμινικά έχουν ταχύτερη έναρξη δράσης σε σχέση με τα νεότερα. Το παραπάνω δεν ισχύει, όπως έχει αποδειχθεί σε αρκετές μελέτες σύγκρισης της ταχύτητας δράσης αντιισταμινικών φαρμάκων. Παράλληλα, τα αντιισταμινικά νέας γενιάς έχουν αντίστοιχη δραστικότητα με τα παλαιότερα.
Τα αντισταμινικά νέας γενιάς ονομάζονται και δεύτερης γενιάς. Δραστικές ουσίες νεότερων αντιισταμινικών είναι οι:
- σετιριζίνη (Dermizin, Seda, Zirtek, Cetirgen, Histafren, Telarix, Zepholin, Znupril)
- λεβοσετιριζίνη (Contrahist, Levocet, Xozal)
- λοραταδίνη (Biliranin, Clarityne, Latoren, Ralinet, Utel)
- δεσλοραταδίνη (Aerius, Desloratadine)
- φεξοφεναδίνη (Allegra)
- εμπαστίνη (Kestine)
- ρουπαταδίνη (Rupafin)
- μπιλαστίνη (Bilargen, Bilaz)
“Κάποια από αντιισταμινικά νέας γενιάς, όπως η φεξοφεναδίνη (Allegra) και η μπιλαστίνη (Bilaz, Bilargen) έχουν μικρότερες -συγκριτικά- επιδράσεις στον εγκέφαλο”
Υπάρχουν περιορισμοί στη χρήση των αντιισταμινικών;
Τα νέας γενιάς αντιισταμινικά φάρμακα, είναι γενικά ασφαλή, αλλά δεν στερούνται περιορισμών. Για τα παιδιά, υπάρχουν σε κάθε αντιισταμινικό συγκεκριμένες ηλικίες από τις οποίες μπορούν να χρησιμοποιηθούν. Παράλληλα, η χρησιμοποίηση αντιισταμινικών 1ης γενιάς σε παιδιά καλό θα είναι να αποφεύγεται, εάν είναι δυνατόν.
“Δεν είναι όλα τα αντισταμινικά νέας γενιάς ίδια μεταξύ τους. Διαφέρουν τόσο σε δραστικότητα, όσο και σε ασφάλεια και περιορισμούς”
Τα αντιισταμινικά χάπια και σπρέι στη διάρκεια της εγκυμοσύνης, θα πρέπει να περιορίζονται αρκετά. Ιδανικά, θα πρέπει να αντικατασταθούν από μη φαρμακολογικές παρεμβάσεις, εάν αυτό είναι εφικτό. Στις περιπτώσεις, όμως, που τα συμπτώματα της αλλεργίας δεν ελέγχονται ικανοποιητικά, η προσέγγιση πρέπει να εξατομικεύεται. Η λοραταδίνη και η σετιριζίνη θεωρούνται από τα ασφαλέστερα αντιισταμινικά κατά την εγκυμοσύνη, βάσει δεδομένων ασφαλείας από μεγάλες μελέτες παρατήρησης.
Στους ηλικιωμένους ασθενείς η χρήση των αντιισταμινικών 1ης γενιάς θα πρέπει να αποφεύγεται, λόγω των αντιχολινεργικών τους δράσεων, όπως και της επίδρασης στο κεντρικό νευρικό σύστημα. Παράλληλα, θα πρέπει να συνυπολογίζονται και τα υποκείμενα νοσήματα που πιθανώς συνυπάρχουν, τόσο στην επιλογή του κατάλληλου αντιισταμινικού όσο και στη χορηγούμενη δοσολογία.
Τέτοια είναι μεταξύ άλλων η ηπατική ή νεφρική νόσος, η υπέρταση και άλλα καρδιαγγειακά ή ουρολογικά νοσήματα (κατακράτηση ούρων). Παράλληλα, περιορισμοί υπάρχουν για τα περισσότερα αντιισταμινικά και την κατανάλωση αλκοόλ, όπως επίσης και συγκεκριμένων τροφών. Συζητήστε με τον Ιατρό σας τους περιορισμούς για το αντιισταμινικό που θα λάβετε.
“Η μπιλαστίνη πρέπει να λαμβάνεται σε άδειο στομάχι (1 ώρα πριν ή 2 ώρες μετά το φαγητό), καθώς η ταυτόχρονη λήψη με τροφή μειώνει σημαντικά την απορρόφησή της”
Τα σύγχρονα αντιισταμινικά συνήθως παραμένουν αποτελεσματικά και μετά από μακροχρόνια χρήση. Δεν υπάρχουν ισχυρά στοιχεία ότι ο οργανισμός τα “συνηθίζει” και τα αχρηστεύει. Αν όμως ένα φάρμακο φαίνεται να βοηθά λιγότερο με τον καιρό, αυτό συνήθως σημαίνει ότι η αλλεργική νόσος χρειάζεται επανεκτίμηση ή διαφορετική θεραπευτική προσέγγιση — όχι απαραίτητα ότι το αντιισταμινικό έχασε τη δράση του.
Αντιισταμινικά σε ρινικό σπρέι και κολλύρια
Πέρα από τα αντιισταμινικά χάπια, σημαντικές θεραπευτικές επιλογές αποτελούν και οι τοπικές μορφές:
Αντιισταμινικά ρινικά σπρέι: Η αζελαστίνη είναι το πιο ευρέως χρησιμοποιούμενο αντιισταμινικό ρινικό σπρέι. Σύμφωνα με τις κατευθυντήριες οδηγίες ARIA, ο σταθερός συνδυασμός αζελαστίνης με ρινικό κορτικοστεροειδές (φλουτικαζόνη) — γνωστός ως MP-AzeFlu (Azemista, Dymista) — αποτελεί την αποτελεσματικότερη θεραπεία για μέτρια-σοβαρή αλλεργική ρινίτιδα. Η δράση του ρινικού σπρέι αζελαστίνης αρχίζει εντός 15 λεπτών, ταχύτερα από τα αντιισταμινικά χάπια.
“Η παραπάνω αγωγή ελέγχει τα συμπτώματα, αλλά δεν θεραπεύει την αλλεργική ρινίτιδα στη ρίζα της. Δείτε πώς η ανοσοθεραπεία μπορεί να αλλάξει την πορεία της νόσου στο σχετικό άρθρο.”
Αντιισταμινικά κολλύρια: Η ολοπαταδίνη (Opatanol) και η κετοτιφαίνη χρησιμοποιούνται στην αλλεργική επιπεφυκίτιδα. Προσφέρουν στοχευμένη ανακούφιση από κνησμό, δακρύρροια και ερυθρότητα των ματιών, χωρίς τις συστηματικές παρενέργειες των χαπιών.
Ποιο είναι το καλύτερο αντισταμινικό;
Τα αντιισταμινικά έχουν ευρέως συσχετιστεί με την θεραπεία ασθενών με κνησμό και ρινική καταρροή. Ειδικότερα, αποτελούν χρήσιμο θεραπευτικό μέσο σε ασθενείς με:
- Αλλεργική επιπεφυκίτιδα: χρησιμοποιούνται τόσο αντισταμινικά χάπια, όσο και κολλύρια / οφθαλμικές σταγόνες.
- Αλλεργική ρινίτιδα: αποτελούν πρώτη γραμμή θεραπείας σύμφωνα με τις κατευθυντήριες οδηγίες ARIA. Είναι αποτελεσματικά στη μείωση της ρινικής καταρροής, του κνησμού και των φταρνισμάτων, αλλά λιγότερο δραστικά στη ρινική συμφόρηση (μπούκωμα). Σε μέτρια-σοβαρή ρινίτιδα, τα ενδορρινικά κορτικοστεροειδή ή ο σταθερός συνδυασμός αζελαστίνης-φλουτικαζόνης υπερτερούν. Διαβάστε περισσότερα για τη θεραπεία της αλλεργικής ρινίτιδας.
- Κνίδωση: τα αντιισταμινικά 2ης γενιάς αποτελούν τη βάση της θεραπείας τόσο στην οξεία όσο και στη χρόνια κνίδωση. Σύμφωνα με τις κατευθυντήριες οδηγίες EAACI/GA²LEN 2022, εάν η αρχική δόση δεν ελέγξει τα συμπτώματα εντός 2–4 εβδομάδων, μπορεί να γίνει αύξηση μέχρι τετραπλάσια δοσολογία (updosing) πριν περάσουμε σε δεύτερη γραμμή θεραπείας (omalizumab). Η τετραπλάσια δοσολογία αφορά συγκεκριμένα αντιισταμινικά και πρέπει να γίνεται υπό ιατρική καθοδήγηση. Στις φυσικές κνιδώσεις — όπως η χολινεργική και η κνίδωση εκ ψύχους — ακολουθείται αντίστοιχη σταδιακή προσέγγιση.
“Αν και χρησιμοποιούνται εκτεταμένα, τα αντιισταμινικά δεν είναι το φάρμακο εκλογής για την αντιμετώπιση της αναφυλαξίας — η αδρεναλίνη (επινεφρίνη) είναι η πρώτη γραμμή θεραπείας”
Χωρίς επαρκή δεδομένα αποτελεσματικότητας, τα αντιισταμινικά έχουν χρησιμοποιηθεί σε ασθενείς με:
- Ατοπική δερματίτιδα, κυρίως για την ελάττωση του κνησμού, χωρίς ικανοποιητικά αποτελέσματα
- Άσθμα: τα αντιισταμινικά δεν αποτελούν βασική θεραπεία — οι εισπνεόμενοι εικονιστές και τα κορτικοστεροειδή είναι η βάση
- Αναφυλακτικές αντιδράσεις: μόνο ως συμπληρωματική αγωγή, ποτέ ως αντικαταστάτης αδρεναλίνης
- Συχνά χορηγούνται, επίσης, αντιισταμινικά για βήχα, χωρίς όμως η αποτελεσματικότητα τους να είναι πάντα ικανοποιητική
- Στο κοινό κρυολόγημα, όπου φαίνεται να παίζουν μικρό, μόνο, ρόλο
“Το καλύτερο αντιισταμινικό δεν υπάρχει, καθώς κάθε ασθενής είναι διαφορετικός. Όχι μόνο από πλευράς νοσημάτων, αλλά και ιδιοσυγκρασίας, υποκείμενων νόσων και προτιμήσεων”
Θεραπευτικός αλγόριθμος: πότε αυξάνουμε τη δόση;
Σύμφωνα με τις πιο πρόσφατες κατευθυντήριες οδηγίες, η σταδιακή προσέγγιση (stepped care) στη χρήση αντιισταμινικών ακολουθεί συγκεκριμένα βήματα:
Βήμα 1 — Αρχική δόση: Αντιισταμινικό 2ης γενιάς σε σταθερή ημερήσια δόση (π.χ. σετιριζίνη 10 mg, φεξοφεναδίνη 180 mg, μπιλαστίνη 20 mg). Η σταθερή καθημερινή λήψη υπερτερεί της λήψης «κατ’ απαίτηση» (on demand).
Βήμα 2 — Αύξηση δόσης (updosing): Εάν δεν επιτυγχάνεται ικανοποιητικός έλεγχος σε 2–4 εβδομάδες, μπορεί να γίνει αύξηση μέχρι τετραπλάσια δοσολογία. Αυτή η στρατηγική αφορά κυρίως τη χρόνια κνίδωση και γίνεται πάντα υπό ιατρική καθοδήγηση.
Βήμα 3 — Δεύτερη γραμμή θεραπείας: Σε ασθενείς με χρόνια κνίδωση που δεν ανταποκρίνονται στην τετραπλάσια δόση αντιισταμινικού, προστίθεται ομαλιζουμάμπη (omalizumab) ή άλλη βιολογική θεραπεία, σύμφωνα με τις οδηγίες EAACI/GA²LEN.
Αντιισταμινικά: η σωστή επιλογή χρειάζεται εξατομίκευση
Η επιλογή του κατάλληλου αντιισταμινικού εξαρτάται από πολλούς παράγοντες: τη φύση και τη βαρύτητα της αλλεργικής νόσου, την ηλικία, τα συνυπάρχοντα νοσήματα, τη χρήση άλλων φαρμάκων και τον τρόπο ζωής του ασθενούς. Στο αλλεργιολογικό ιατρείο στην Ηλιούπολη, Αθήνα, μπορούμε να σχεδιάσουμε μαζί ένα εξατομικευμένο θεραπευτικό πλάνο, λαμβάνοντας υπόψη τις ανάγκες σας.
Συχνές ερωτήσεις
Ποιο αντιισταμινικό δεν προκαλεί υπνηλία;
Σύμφωνα με μελέτες κατάληψης εγκεφαλικών υποδοχέων (H1RO), τα αντιισταμινικά με τη μικρότερη επίδραση στο κεντρικό νευρικό σύστημα είναι η φεξοφεναδίνη (Allegra) και η μπιλαστίνη (Bilaz, Bilargen). Ταξινομούνται ως «μη διαπερνώντα τον εγκέφαλο» (non-brain-penetrating) με κατάληψη υποδοχέων μικρότερη από 20%. Η δεσλοραταδίνη (Aerius) θεωρείται επίσης ελάχιστα κατασταλτική.
Μπορώ να πάρω αντιισταμινικό κάθε μέρα;
Ναι. Η σταθερή καθημερινή λήψη αντιισταμινικού 2ης γενιάς είναι ασφαλής και μάλιστα συνιστάται από τις κατευθυντήριες οδηγίες ARIA και EAACI — υπερτερεί της λήψης «κατ’ ανάγκη». Τα αντιισταμινικά δεν προκαλούν ανοχή (tolerance): δεν χάνουν τη δραστικότητά τους με τον χρόνο, ακόμα και μετά από μήνες συνεχούς χρήσης.
Τα αντιισταμινικά βοηθούν στην αναφυλαξία;
Τα αντιισταμινικά δεν αποτελούν θεραπεία εκλογής για την αναφυλαξία. Η αδρεναλίνη (επινεφρίνη) ενδομυϊκά είναι η μόνη πρώτη γραμμή θεραπείας. Τα αντιισταμινικά μπορούν να χρησιμοποιηθούν ως συμπληρωματική αγωγή (2η–3η γραμμή) για τον κνησμό και την κνίδωση που συνοδεύουν την αναφυλακτική αντίδραση, αλλά ποτέ ως υποκατάστατο της αδρεναλίνης.
Ποια αντιισταμινικά μπορώ να πάρω στην εγκυμοσύνη;
Η χρήση αντιισταμινικών κατά την εγκυμοσύνη πρέπει να γίνεται κατόπιν ιατρικής συμβουλής. Η λοραταδίνη και η σετιριζίνη θεωρούνται από τα αντιισταμινικά με τα περισσότερα δεδομένα ασφαλείας κατά την κύηση. Αντίθετα, τα αντιισταμινικά 1ης γενιάς θα πρέπει να αποφεύγονται λόγω αντιχολινεργικών δράσεων. Σε κάθε περίπτωση, η απόφαση πρέπει να εξατομικεύεται.
Γιατί το αντιισταμινικό μου δεν λειτουργεί στο μπούκωμα;
Τα αντιισταμινικά είναι αποτελεσματικά στον κνησμό, τα φταρνίσματα, την καταρροή και την αλλεργική επιπεφυκίτιδα, αλλά λιγότερο δραστικά στη ρινική συμφόρηση (μπούκωμα). Αυτό οφείλεται στο ότι το μπούκωμα σχετίζεται κυρίως με οίδημα του βλεννογόνου μέσω μηχανισμών στους οποίους η ισταμίνη δεν είναι ο κύριος μεσολαβητής. Για τη ρινική συμφόρηση, τα ενδορρινικά κορτικοστεροειδή ή ο σταθερός συνδυασμός αζελαστίνης-φλουτικαζόνης (Azemista, Dymista) είναι αποτελεσματικότερα.



