Η αλλεργία σε αντιβίωση (antibiotic allergy) αφορά ανοσολογικές αντιδράσεις υπερευαισθησίας που εμφανίζονται μετά τη χορήγηση αντιβιοτικού φαρμάκου. Αν και περίπου 10% του πληθυσμού αναφέρει ιστορικό αλλεργίας σε αντιβιοτικά, λιγότεροι από 5% έχουν πραγματική, κλινικά σημαντική αλλεργική ευαισθητοποίηση. Η σωστή αλλεργιολογική διερεύνηση είναι κρίσιμη, καθώς η λανθασμένη ετικέτα “αλλεργικός σε αντιβιοτικά” οδηγεί σε χρήση λιγότερο αποτελεσματικών φαρμάκων και αυξημένη μικροβιακή αντοχή.
Αλλεργία σε αντιβιοτικά: ισχύει πάντα;
Περίπου ένας στους δέκα συνανθρώπους μας πιστεύει πως έχει εμφανίσει στο παρελθόν κάποιου είδους αλλεργία σε αντιβίωση. Το ποσοστό αυτό, ευτυχώς, δεν ανταποκρίνεται σε πραγματική φαρμακευτική αλλεργία και πολλοί από τους ασθενείς αυτούς δεν θα αντιδράσουν αν τους χορηγηθεί το υπεύθυνο φάρμακο.
Σύμφωνα με μεγάλη ανασκόπηση στο JAMA, λιγότεροι από 5% όσων αναφέρουν αλλεργία σε πενικιλίνη έχουν πραγματική IgE-μεσολαβούμενη υπερευαισθησία (immediate-type allergy). Η πλειονότητα των αναφερόμενων “αλλεργιών” αντιστοιχεί σε παρενέργειες, μη αλλεργικές αντιδράσεις ή εκδηλώσεις που έχουν πλέον υποχωρήσει.
“Η αλλεργία στα αντιβιοτικά είναι συχνή, αλλά όχι τόσο όσο αναφέρεται”
Ο λόγος είναι πως κάποιοι δεν ήταν ποτέ αλλεργικοί, ενώ σε άλλους η αλλεργία δυνατόν να έχει παρέλθει με το χρόνο. Όντως, σε ασθενείς που έχουν εκδηλώσει αλλεργία σε αντιβιοτικά, μόνο δύο στους δέκα θα έχει ακόμα αλλεργία μετά μία δεκαετία — δηλαδή, στο 80% των περιπτώσεων, η IgE-μεσολαβούμενη ευαισθητοποίηση υποχωρεί σε 10 χρόνια.
“Σε κάποιες περιπτώσεις η αλλεργία στα αντιβιοτικά θα αποδράμει μετά μερικές δεκαετίες”
Επίσης, πολλές από τις αντιδράσεις που παρατηρούνται σε αντιβιοτικά δεν είναι στην πραγματικότητα αλλεργικές. Οι συχνότερες έχουν να κάνουν με το Γαστρεντερικό σύστημα, όπως ναυτία, έμετοι, κοιλιακό άλγος και αίσθημα πλήρωσης (φούσκωμα).
Παράλληλα, συχνότερα σε παιδιά και σπανιότερα σε ενήλικες, μία εμπύρετη ίωση μπορεί να προκαλέσει εξανθήματα, που λανθασμένα να θεωρηθούν αλλεργικά. Οι παραπάνω αντιδράσεις δεν είναι αλλεργικές, χωρίς να αποκλείεται κάποιες να εμφανιστούν στα πλαίσια αλλεργικής αντίδρασης, όπως η αναφυλαξία.
Γιατί έχει σημασία η σωστή διάγνωση
Η λανθασμένη ετικέτα “αλλεργικός σε αντιβιοτικά” δεν είναι αβλαβής. Σύμφωνα με σύγχρονα δεδομένα, οι ασθενείς με μη επιβεβαιωμένη αλλεργία σε πενικιλίνη:
- λαμβάνουν αντιβιοτικά ευρύτερου φάσματος, λιγότερο αποτελεσματικά ή με περισσότερες παρενέργειες
- έχουν αυξημένο κίνδυνο λοιμώξεων από ανθεκτικά μικρόβια, όπως ο ανθεκτικός στη μεθικιλλίνη χρυσίζων σταφυλόκοκκος (MRSA)
- παρουσιάζουν υψηλότερο κίνδυνο λοίμωξης από Clostridioides difficile
Η αλλεργιολογική διερεύνηση και η αφαίρεση της ετικέτας (de-labeling), όπου αυτή δεν επιβεβαιώνεται, αποτελεί σημερινή προτεραιότητα τόσο των αλλεργιολογικών εταιρειών (EAACI/ENDA) όσο και προγραμμάτων ορθής χρήσης αντιβιοτικών (antimicrobial stewardship).
Αλλεργία σε αντιβίωση: τύποι αντιδράσεων
Σε γενικές γραμμές, μπορεί κάποιος να διακρίνει δύο βασικά είδη αντιδράσεων σε αντιβιοτικά. Αυτές που εμφανίζονται:
- Άμεσου τύπου (εντός 1–6 ωρών): μεσολαβούνται κυρίως από IgE αντισώματα. Περιλαμβάνουν κνίδωση, αγγειοοίδημα, βρογχόσπασμο και αναφυλαξία.
- Επιβραδυνόμενου τύπου (ώρες έως εβδομάδες μετά): μεσολαβούνται κυρίως από Τ-λεμφοκύτταρα. Περιλαμβάνουν εξανθήματα, σύνδρομο DRESS, AGEP και σύνδρομο Stevens-Johnson/TEN.
Μεταξύ των παραπάνω κατηγοριών υπάρχουν σημαντικές διαφορές στο μηχανισμό, τα συμπτώματα που θα εκδηλωθούν και τη διαγνωστική προσέγγιση.
Η σωστή αντιμετώπιση της αλλεργίας σε αντιβιοτικά βασίζεται σε:
- λεπτομερές ιστορικό εμφάνισης της αντίδρασης
- απαραίτητη κλινική εξέταση αλλά και εργαστηριακό έλεγχο (εξετάσεις στο αίμα)
- πλήρη αλλεργιολογικό έλεγχο (όταν αυτός είναι εφικτός) ανάλογα με το είδος της αντίδρασης
- αποφυγή έκθεσης στο υπεύθυνο αντιβιοτικό, αλλά και συγγενικά αυτού, όπου η πιθανότητα αντίδρασης είναι αυξημένη
“Τόσο η διάγνωση, όσο και η αντιμετώπιση μιας αλλεργίας από αντιβίωση είναι εξατομικευμένες”
Συμπτώματα αλλεργίας σε αντιβίωση: άμεσες αντιδράσεις
Οι αντιδράσεις που εμφανίζονται άμεσα, είναι αυτές που ευκολότερα μπορεί κάποιος μη ειδικός να αναγνωρίσει. Χαρακτηρίζονται από αιφνίδια εμφάνιση συμπτωμάτων εντός μίας έως έξι ωρών από τη λήψη της αντιβίωσης (συνήθως εντός 2 ωρών).
“Μία άμεσου τύπου αλλεργία σε αντιβίωση θα εμφανιστεί αιφνίδια, συνήθως εντός 1–2 ωρών από τη λήψη της”
Η βαρύτητά τους κυμαίνεται, από ήπιες αντιδράσεις που περιορίζονται στην εμφάνιση κνίδωσης, αλλά και σοβαρότερες, όπως η αναφυλαξία. Κάποια από τα συχνότερα συμπτώματα είναι:
- κνησμός (φαγούρα), συχνά σε παλάμες, πέλματα, μασχάλες αλλά και σε όλο το σώμα (γενικευμένος)
- κνιδωτικό εξάνθημα (πομφοί / πετάλες) (Εικόνα 1)
- ναυτία και εμετός
- ζάλη
- δυσκολία στην αναπνοή (δύσπνοια)
- αλλεργικό σοκ (συστηματική αναφυλαξία) από αντιβίωση
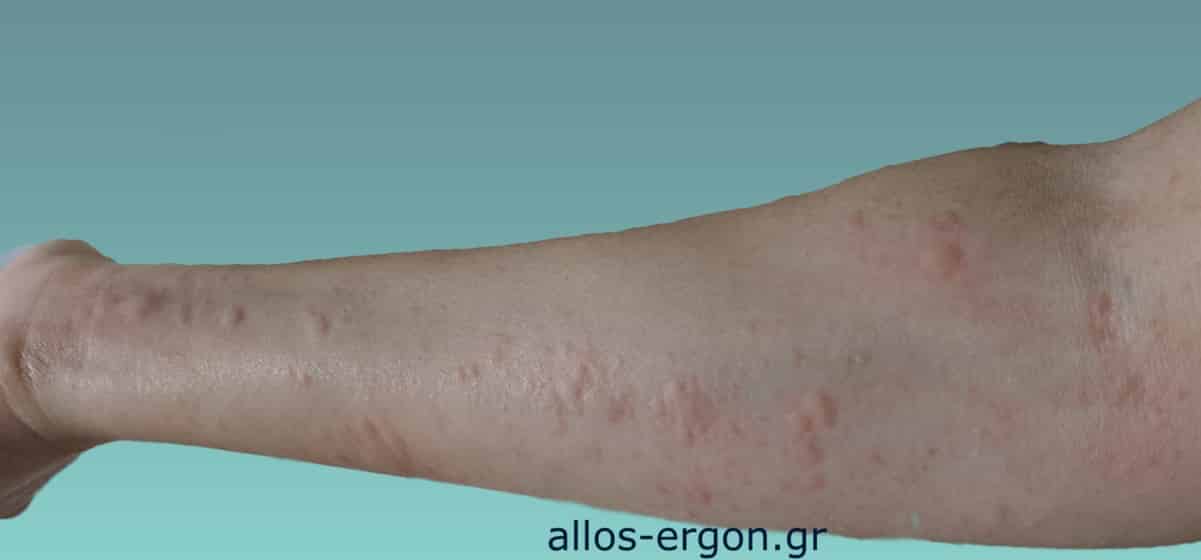 Εικόνα 1. Κνίδωση (κνιδωτικό εξάνθημα) σε άνω άκρο
Εικόνα 1. Κνίδωση (κνιδωτικό εξάνθημα) σε άνω άκρο
Οι αναφυλακτικές αντιδράσεις είναι σοβαρές και δυνητικά επικίνδυνες για τη ζωή, και ο ασθενής πρέπει άμεσα να μεταβεί σε Νοσοκομείο.
Συμπτώματα αλλεργίας σε αντιβίωση: καθυστερημένες αντιδράσεις
Η αλλεργία σε αντιβίωση, όταν εκδηλώνεται καθυστερημένα (delayed-type / non-immediate reactions), μπορεί να έχει συμπτώματα αρκετά ετερογενή, από ήπια εξανθήματα μέχρι εξαιρετικά σοβαρές αντιδράσεις. Συνοπτικά, μπορεί να εμφανιστούν:
- Κηλιδοβλατιδώδες εξάνθημα (maculopapular drug eruption): εξάνθημα, συχνότερα στον κορμό, που εμφανίζεται κυρίως από την 7η μέχρι την 11η ημέρα. Είναι η συχνότερη καθυστερημένη αντίδραση.
- Σύνδρομο DRESS (Drug Reaction with Eosinophilia and Systemic Symptoms): εξάνθημα στο σώμα, πυρετός, αυξημένα ηωσινόφιλα στη γενική αίματος, διογκωμένοι λεμφαδένες και εκδηλώσεις από διάφορα όργανα (ήπαρ, νεφρούς, πνεύμονες).
- Σταθερό φαρμακευτικό εξάνθημα (fixed drug eruption): συχνότερα μονήρες εξάνθημα με ερυθροϊώδες χρώμα, που εμφανίζεται στο ίδιο σημείο του σώματος μετά από κάθε έκθεση στο υπεύθυνο αντιβιοτικό.
- AGEP (Acute Generalised Exanthematous Pustulosis): οξεία γενικευμένη εξανθηματική φλυκταίνωση. Χαρακτηρίζεται από μικρά σπυράκια με κεφαλή φλύκταινας (πύου), τα οποία, όμως, δεν περιέχουν μικρόβια.
- Σύνδρομο Stevens-Johnson (SJS) και Τοξική Επιδερμιδική Νεκρόλυση (TEN): σοβαρότερες αντιδράσεις με εκτεταμένη καταστροφή του δέρματος και συστηματικές εκδηλώσεις.
Εκδηλώσεις αλλεργίας από αντιβίωση, όπως το σύνδρομο Stevens-Johnson, θα απαιτήσουν νοσηλεία σε ειδικές συνθήκες και είναι ιδιαίτερα επικίνδυνες για τη ζωή.
Σε ποια αντιβιοτικά εμφανίζεται συχνότερα αλλεργία;
Σε καθαρά επιδημιολογική βάση, η αλλεργία σε αντιβίωση εμφανίζεται συχνότερα στην πενικιλίνη (penicillin) και τα β-λακταμικά αντιβιοτικά (β-lactams). Από την άλλη, αυτά είναι και τα συχνότερα χρησιμοποιούμενα, οπότε, πιθανώς, η “πρωτιά” αυτή να συσχετίζεται με τη συχνή τους χρήση.
Διασταυρούμενη αντιδραστικότητα (cross-reactivity)
Ένα κρίσιμο ερώτημα για τον ασθενή με αλλεργία σε πενικιλίνη είναι: “Μπορώ να πάρω κεφαλοσπορίνη;” Η σύγχρονη βιβλιογραφία δείχνει ότι:
- Η διασταυρούμενη αντιδραστικότητα (cross-reactivity) μεταξύ πενικιλινών και κεφαλοσπορινών αφορά περίπου 2% των περιπτώσεων — σημαντικά χαμηλότερα από το 8-10% που αναφερόταν παλαιότερα.
- Η cross-reactivity εξαρτάται κυρίως από την ομοιότητα των πλευρικών αλυσίδων (R1 side chain) μεταξύ των αντιβιοτικών, και όχι από τον κοινό β-λακταμικό δακτύλιο.
- Κεφαλοσπορίνες νεότερης γενιάς με διαφορετικές πλευρικές αλυσίδες δεν εμφανίζουν σημαντική cross-reactivity με πενικιλίνη/αμοξυκιλλίνη.
- Η cross-reactivity με καρβαπενέμες είναι πολύ χαμηλή (<1%) και με αζτρεονάμη πρακτικά μηδαμινή.
Ένας ασθενής με άμεσου τύπου αλλεργία σε αμοξυκιλλίνη (όπως Amoxil) θα πρέπει, μέχρι να διερευνηθεί πλήρως, να αποφεύγει όλα τα β-λακταμικά αντιβιοτικά.
Κάθε αντιβιοτικό, δυστυχώς, μπορεί να προκαλέσει αλλεργική αντίδραση. Από την άλλη, εάν μία αντίδραση εμφανιστεί, είναι σημαντικό να εντοπίζονται οι αντιβιώσεις με υψηλή πιθανότητα αντίδρασης σε μελλοντική λήψη. Αυτές θα πρέπει να αποφεύγονται, μέχρι να ολοκληρωθεί η αλλεργιολογική διερεύνηση.
“Αλλεργία σε μία αντιβίωση δεν σημαίνει απαραίτητα αυξημένο κίνδυνο για όλα τα αντιβιοτικά, αλλά για συγκεκριμένες ομάδες”
Ποιες κατηγορίες αντιβιοτικών μπορούν να προκαλέσουν αλλεργία;
Ενδεικτικά, αλλεργία μπορεί να εμφανιστεί σε:
- Β-λακταμικά (β-lactams): πενικιλίνες (αμοξυκιλλίνη, αμπικιλλίνη), κεφαλοσπορίνες, καρβαπενέμες — η συχνότερη αιτία
- Κινολόνες / φθοριοκινολόνες: σιπροφλοξασίνη, λεβοφλοξασίνη, μοξιφλοξασίνη
- Σουλφοναμίδες: κοτριμοξαζόλη (Septrin)
- Μακρολίδες: αζιθρομυκίνη, κλαριθρομυκίνη
- Γλυκοπεπτίδια: βανκομυκίνη (σύνδρομο κόκκινου ανθρώπου / red man syndrome)
- Αμινογλυκοσίδες, τετρακυκλίνες, μετρονιδαζόλη και άλλα
Διάγνωση αλλεργίας σε αντιβίωση
Η διαγνωστική προσέγγιση εξαρτάται από τον τύπο της αντίδρασης και περιλαμβάνει, σύμφωνα με τις κατευθυντήριες οδηγίες της EAACI/ENDA:
Βήμα 1 — Λεπτομερές ιστορικό: ο ιατρός καταγράφει ποιο ήταν το ύποπτο φάρμακο, πόσο χρόνο μετά τη λήψη εμφανίστηκε η αντίδραση, ποια ήταν τα συμπτώματα και πόσο σοβαρά ήταν. Το ιστορικό είναι ο ακρογωνιαίος λίθος, γιατί καθορίζει αν η αντίδραση ταξινομείται ως χαμηλού, μεσαίου ή υψηλού κινδύνου.
Βήμα 2 — Εξετάσεις αίματος: μπορεί να περιλαμβάνουν ειδική IgE (για άμεσες αντιδράσεις), τρυπτάση ορού (σε υποψία αναφυλαξίας) ή δοκιμασία ενεργοποίησης βασεοφίλων (BAT).
Βήμα 3 — Δερματικές δοκιμασίες (skin tests): δοκιμασίες νυγμού (skin prick test) και ενδοδερμικές (intradermal test) με τα ύποπτα αντιβιοτικά και τους μεταβολίτες τους. Αποτελούν βασικό εργαλείο για τις IgE-μεσολαβούμενες αντιδράσεις. Για τις καθυστερημένες αντιδράσεις, η αργή ανάγνωση (delayed reading) και τα επιδερμιδικά αλλεργικά test (patch tests) μπορεί να βοηθήσουν.
Βήμα 4 — Δοκιμασία πρόκλησης (drug provocation test): θεωρείται το gold standard. Ο ασθενής λαμβάνει το φάρμακο σε ελεγχόμενες συνθήκες, υπό ιατρική παρακολούθηση. Σύμφωνα με το πρόσφατο EAACI/ENDA position paper (2024), η δοκιμασία πρόκλησης μπορεί να γίνει απευθείας σε ασθενείς χαμηλού κινδύνου, χωρίς προηγούμενα δερματικά test.
Ο αλλεργιολογικός έλεγχος για αντιβιοτικά πρέπει να γίνεται σε εξειδικευμένο κέντρο, από ειδικό αλλεργιολόγο, με δυνατότητα αντιμετώπισης πιθανών αντιδράσεων.
Αντιμετώπιση και πρόληψη
Η αντιμετώπιση της αλλεργίας σε αντιβίωση βασίζεται σε τρεις άξονες:
Αποφυγή: ο ασθενής αποφεύγει το υπεύθυνο αντιβιοτικό και, όπου ενδείκνυται, τα δομικά συγγενή φάρμακα, μέχρι να ολοκληρωθεί ο αλλεργιολογικός έλεγχος.
De-labeling (αφαίρεση ετικέτας): εάν η αλλεργιολογική διερεύνηση δεν επιβεβαιώσει αλλεργία, η ετικέτα “αλλεργικός” αφαιρείται από το ιατρικό ιστορικό. Πρόκειται για μία εξαιρετικά σημαντική πράξη, που επιτρέπει στον ασθενή πρόσβαση σε αποτελεσματικότερα αντιβιοτικά στο μέλλον.
Απευαισθητοποίηση (desensitization): σε περιπτώσεις που η αλλεργία επιβεβαιώνεται αλλά δεν υπάρχει εναλλακτικό αντιβιοτικό, μπορεί να πραγματοποιηθεί απευαισθητοποίηση. Ο ασθενής λαμβάνει σταδιακά αυξανόμενες δόσεις του φαρμάκου σε νοσοκομειακό περιβάλλον. Η μέθοδος είναι αποτελεσματική για IgE-μεσολαβούμενες αντιδράσεις, αλλά δεν ενδείκνυται για σοβαρές καθυστερημένες αντιδράσεις (π.χ. SJS/TEN, DRESS).
Πότε να απευθυνθείτε σε αλλεργιολόγο
Ένα σημαντικό βήμα είναι οι ασθενείς με πιθανή αλλεργία σε αντιβίωση να εξετάζονται από ειδικό ιατρό. Στο παρελθόν, αρκετά συχνά η διάγνωση της αλλεργίας γινόταν ακόμα και τηλεφωνικά, με απλή αναφορά του ασθενούς για ύπαρξη εξανθήματος. Τέτοιες πρακτικές, όμως, οδηγούν συχνά σε αναληθή διάγνωση και άσκοπη αποφυγή φαρμάκων που μπορεί στο μέλλον να είναι απαραίτητα.
Συνιστάται αλλεργιολογική εκτίμηση ιδιαίτερα σε ασθενείς που:
- αναφέρουν ιστορικό σοβαρής αντίδρασης (αναφυλαξία, αγγειοοίδημα)
- χρειάζεται να λάβουν εκ νέου αντιβίωση που έχει χαρακτηριστεί “αλλεργιογόνος”
- έχουν πολλαπλές αναφερόμενες αλλεργίες σε φάρμακα
- χρειάζονται χειρουργική επέμβαση ή περιεγχειρητική αντιβιοτική προφύλαξη
Αν αντιμετωπίζετε ζητήματα αλλεργίας σε αντιβιοτικά, μπορείτε να κλείσετε ραντεβού στο αλλεργιολογικό ιατρείο στην Ηλιούπολη, Αθήνα, για εξατομικευμένη αξιολόγηση και αλλεργιολογικό έλεγχο.
Συχνές ερωτήσεις
Αν έχω αλλεργία στην αμοξυκιλλίνη, μπορώ να πάρω κεφαλοσπορίνη;
Εξαρτάται. Η διασταυρούμενη αντιδραστικότητα μεταξύ πενικιλινών και κεφαλοσπορινών αφορά περίπου 2% των ασθενών. Ο κίνδυνος εξαρτάται κυρίως από την ομοιότητα των πλευρικών αλυσίδων (R1 side chain) μεταξύ των δύο φαρμάκων. Κεφαλοσπορίνες με διαφορετικές πλευρικές αλυσίδες (π.χ. 3ης γενιάς) θεωρούνται γενικά ασφαλέστερες, αλλά η τελική απόφαση πρέπει να γίνεται μετά από αλλεργιολογικό έλεγχο. Μάθετε περισσότερα για τα αλλεργικά test που χρησιμοποιούνται στη διάγνωση.
Η αλλεργία στα αντιβιοτικά εξαφανίζεται με τον καιρό;
Ναι, σε πολλές περιπτώσεις. Η IgE-μεσολαβούμενη αλλεργία στην πενικιλίνη υποχωρεί στο 80% των ασθενών μέσα σε μία δεκαετία. Ωστόσο, αυτό δεν ισχύει για όλους — σε σπάνιες περιπτώσεις, η ευαισθητοποίηση μπορεί να παραμείνει για δεκαετίες, ειδικά μετά από σοβαρές αντιδράσεις. Γι’ αυτό, η αλλεργιολογική επανεκτίμηση είναι σημαντική.
Πώς γίνεται ο αλλεργιολογικός έλεγχος για αντιβιοτικά;
Ο αλλεργιολογικός έλεγχος περιλαμβάνει λεπτομερές ιστορικό, δερματικές δοκιμασίες (skin prick test, intradermal test), εξετάσεις αίματος (ειδική IgE, BAT) και, εφόσον χρειαστεί, δοκιμασία πρόκλησης (drug provocation test). Η δοκιμασία πρόκλησης θεωρείται το gold standard και γίνεται πάντα σε ελεγχόμενες συνθήκες, υπό ιατρική παρακολούθηση.
Μπορεί παιδί με εξάνθημα μετά αντιβίωση να μην είναι αλλεργικό;
Ναι, και αυτό είναι πολύ συχνό. Πολλές ιογενείς λοιμώξεις σε παιδιά προκαλούν εξανθήματα που εμφανίζονται την περίοδο λήψης αντιβιοτικού, χωρίς να είναι αλλεργικά. Ενδεικτικά, έως και 95% των παιδιών με ετικέτα “αλλεργία σε αμοξυκιλλίνη” δεν επιβεβαιώνουν αλλεργία κατά τον αλλεργιολογικό έλεγχο.
Τι είναι το de-labeling αλλεργίας σε αντιβιοτικά;
Το de-labeling (αφαίρεση ετικέτας αλλεργίας) είναι η διαδικασία κατά την οποία αφαιρείται η καταγραφή αλλεργίας σε αντιβιοτικό από το ιατρικό ιστορικό, μετά από αρνητικό αλλεργιολογικό έλεγχο. Αποτελεί σημαντική πράξη, γιατί επιτρέπει στον ασθενή πρόσβαση σε αποτελεσματικότερα αντιβιοτικά και μειώνει τη μικροβιακή αντοχή.




